Информация для пациентов
Информация о родах
Нормальные роды – это своевременные (в 370 - 416 недель беременности) роды одним плодом, начавшиеся самостоятельно, с низким риском акушерских осложнений к началу родов (при отсутствии преэклампсии, задержки роста плода, нарушения состояния плода, предлежания плаценты и других осложнений), прошедшие без осложнений, при которых ребенок родился самопроизвольно в головном предлежании, после которых пациентка и новорожденный находятся в удовлетворительном состоянии.
Могут ли быть нормальные роды при наличии акушерских осложнений до родов?
В редких случаях роды могут быть нормальными при наличии некоторых акушерских осложнений до родов, например, преэклампсии, задержки роста плода без нарушения его состояния и др.
Как протекают роды?
Роды состоят их 3-х периодов.
Первый период родов - время от начала родов до полного раскрытия маточного зева. Этот период родов состоит из латентной и активной фазы. Латентная фаза характеризуется слабыми сокращениями матки (иногда болезненными) и медленным раскрытием шейки матки до 5 см. Эта фаза может длиться до 20 часов у первородящих женщин и до 14 часов у повторнородящих женщин. Активная фаза характеризуется регулярными болезненными сокращениями матки (схватками) и раскрытием шейки матки до полного раскрытия. Продолжительность активной фазы обычно не превышает 12 часов в первых родах и 10 часов в последующих родах. Схватки во время активной фазы происходят 1 раз в 2-3 минуты.
Второй период родов - время от полного раскрытия маточного зева до рождения ребенка. Во время этого периода пациентка ощущает сильное желание тужиться (потуги), которые возникают каждые 2-5 минут. Продолжительность второго периода родов при первых родах обычно составляет не более 3 часов, при повторных - не более 2 часов, но при использовании эпидуральной аналгезии продолжительность может быть на час больше.
Третий период родов - время от рождения ребенка до рождения последа. Обычно третий период родов завершается в течение 15 - 30 минут.
Как я должна вести себя во время родов?
При отсутствии противопоказаний во время родов, особенно в первом периоде, рекомендована активность и принятие удобной для Вас позы. Во время потуг также поощряется свободное удобное для Вас положение, если это не мешает контролю состояния плода и оказанию пособия в родах.
Может ли мой партнер присутствовать при родах?
Присутствие партнера при родах поощряется в случае его (ее) подготовки к помощи и присутствии при родах.
Буду ли я испытывать боль во время родов?
Обычно роды сопровождаются болезненными ощущениями во время схваток (примерно 60 секунд) с последующим расслаблением. Необходимо правильно дышать и быть спокойной для минимизации болезненных ощущений.
Будут ли мне обезболены роды?
Первоначально рекомендуется применить немедикаментозные методы обезболивания родов, такие как правильная техника дыхания, использование мяча, массаж, теплые компрессы, холод на спину в случае болей в пояснице и другие, которые оказываются эффективными в большинстве случаев. При неэффективности немедикаментозных методов при Вашем желании, отсутствии противопоказаний и возможности медицинской организации может быть проведена эпидуральная анальгезия. Следует знать, что эпидуральная анальгезия ассоциирована с повышенным риском удлинения продолжительности родов.
Надо ли мне брить волосы на промежности до родов?
Нет, бритье волос на промежности не обязательно, и делается только по Вашему желанию.
Будет ли мне проведена очистительная клизма до родов?
Нет, очистительная клизма не обязательна, и может быть сделана только по Вашему желанию.
Какие вмешательства будут мне проводиться во время родов со стороны медицинского персонала?
Вам будет установлен венозный катетер (обычно в локтевую вену) с целью возможности быстрой помощи при кровотечении в случае его начала. Также Вам будут проводиться влагалищные исследования – при поступлении в стационар, затем каждые 4 часа в активную фазу первого периода родов и каждый час во время потуг, а также в случае наличия показаний, например, перед эпидуральной анальгезией или при излитии околоплодных вод, и после родов для оценки целостности родовых путей и зашивания разрывов в случае их выявления. Еще Вам будет проводиться пальпация плода (определение его положения через брюшную стенку) и аускультация плода (выслушивание сердцебиения плода) при помощи акушерского стетоскопа, а в случае выявления каких-либо нарушений – кардиотокография (КТГ) плода. Возможно, потребуется проведение УЗИ плода при нарушении его состояния или для уточнения его положения. Сразу после рождения ребенка через венозный катетер Вам будут введены утеротоники для профилактики кровотечения.
Могу ли я есть и пить во время родов?
Во время родов рекомендован прием жидкости и при отсутствии противопоказаний - легкой пищи. При этом прием твердой пищи не рекомендован.
Смогу ли я пользоваться туалетом во время родов?
Во время родов Вам необходимо регулярно мочиться, и Вы можете пользоваться туалетом и душем при наличии данной возможности в медицинской организации. В противном случае Вам будет предоставлено индивидуальное судно.
Как провести профилактику разрывов родовых путей?
Для профилактики разрывов промежности и влагалища можно использовать пальцевой массаж промежности с гелем и теплый компресс на промежность, намоченной теплой водой (43ºС), во втором периоде родов, который может быть проведен акушеркой при наличии возможности.
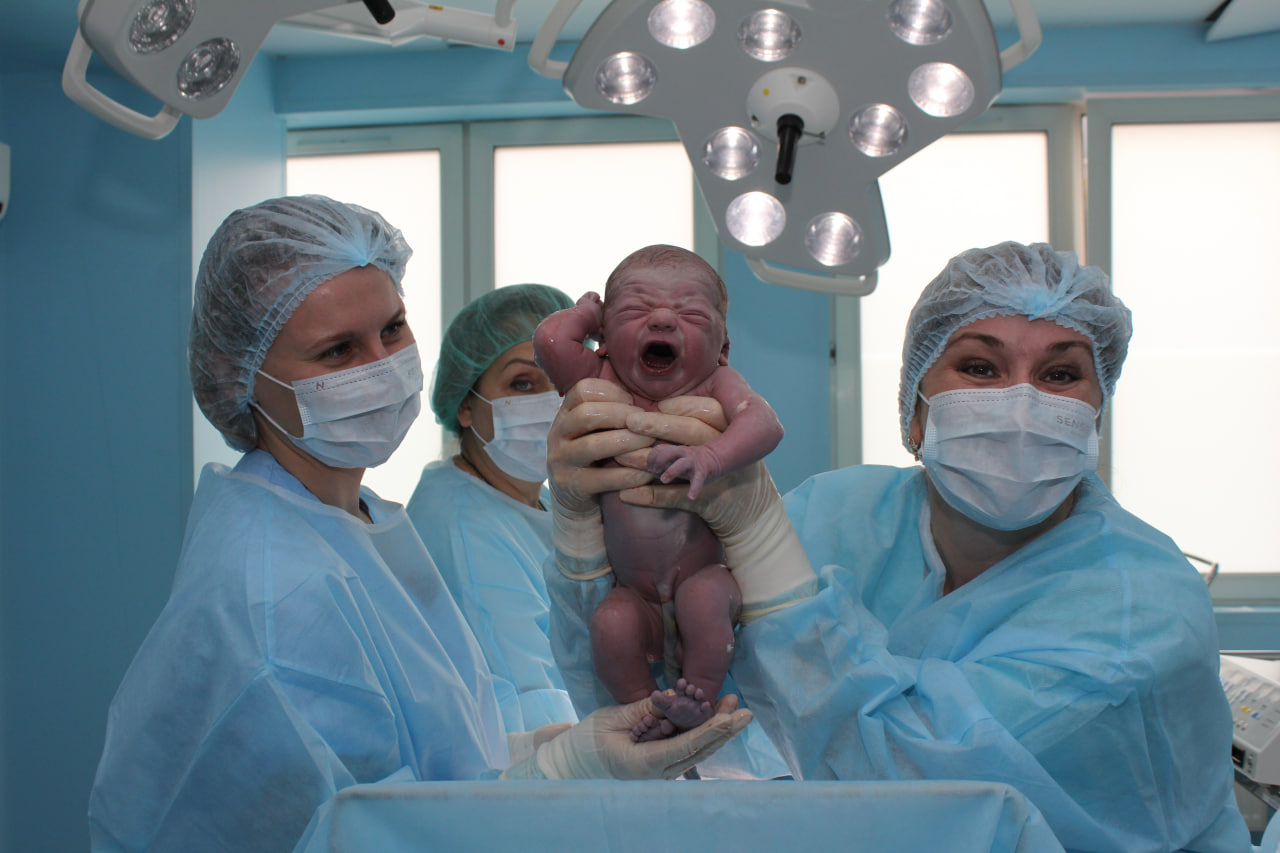
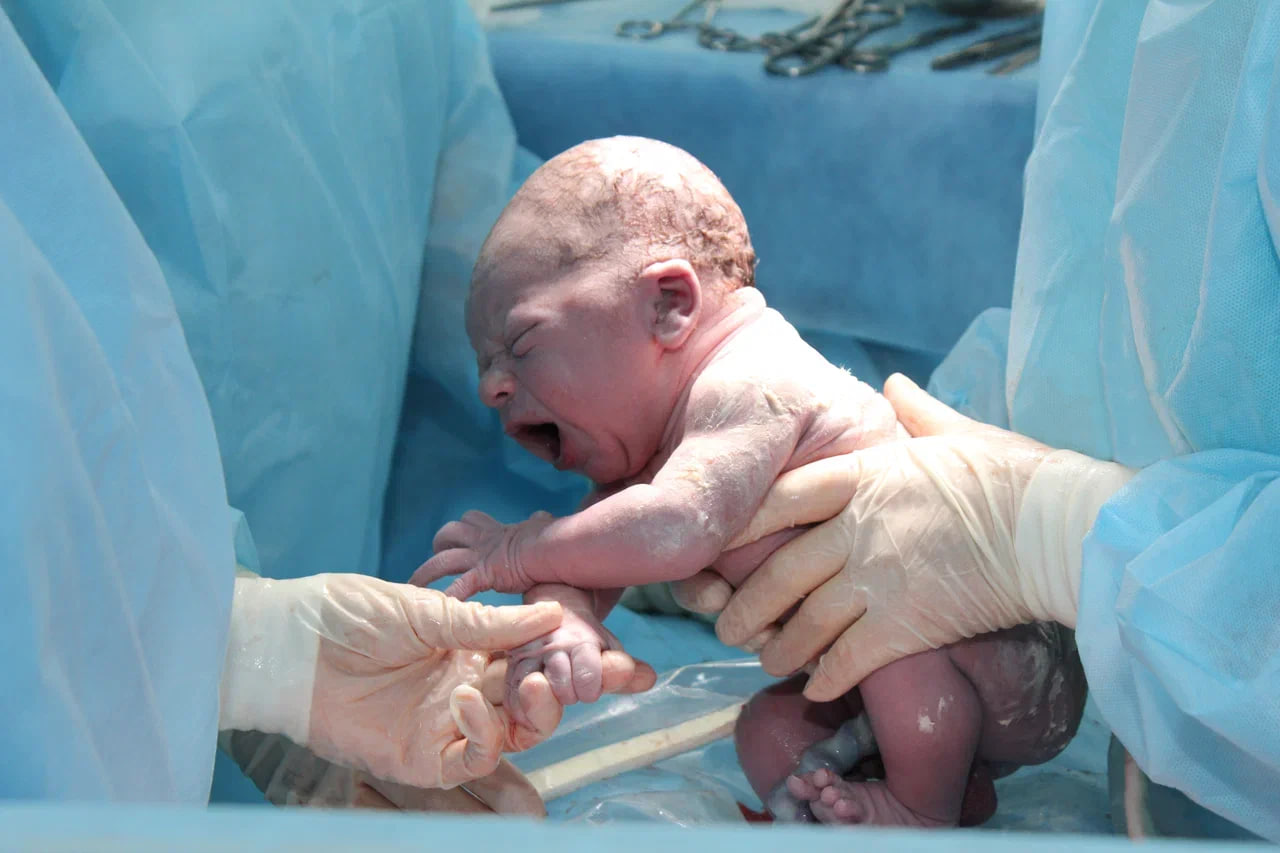
Что произойдет, когда ребенок родится?
Когда Ваш ребенок родится при отсутствии осложнений он будет положен Вам на живот для установления контакта кожа-к-коже, укрыт, и максимально рано приложен к груди. Вся дальнейшая обработка ребенка (взвешивание, закапывание глаз, обтирание, осмотр врача-неонатолога) будут проведены позже в родильном зале.
Когда будет перерезана пуповина?
При отсутствии противопоказаний показано отсроченное пересечение пуповины - не ранее 1 минуты и не позднее 3-х минут от момента рождения ребенка.
Как долго я пробуду в родильном отделении после родов?
Обычно время наблюдения в родильном отделении не превышает 2-х часов, после чего Вы с ребенком будете переведены в послеродовое отделение.
Источник: Клинические рекомендации «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)» – Утверждены Минздравом РФ https://roag-portal.ru/recommendations_obstetrics.
Источник: https://cr.minzdrav.gov.ru/schema/636_1
Мы искренне хотим, чтобы для каждой нашей мамы беременность и роды стали позитивным опытом, который хочется повторить, которым хочется поделиться, о котором вспоминается с улыбкой. Приглашаем вас на встречу с малышом в родильный дом ГКБ им. С.С. Юдина и Центр планирования семьи и репродукции.
Родоразрешение путем кесарева сечения (КС) – это способ родоразрешения, при котором рождение ребенка происходит посредством хирургического вмешательства с рассечением стенки беременной матки, извлечением плода, последа и последующим восстановлением целостности матки. Кесарево сечение является распространенной операцией и выполняется в 25-30% всех родоразрешений. Обычно (при отсутствии особых показаний) кесарево сечение выполняется в 39-40 недель беременности.
Для родоразрешения Вас заблаговременно госпитализируют в акушерский стационар. В случае начала родовой деятельности или разрыва плодных оболочек до предполагаемой даты родоразрешения, Вам необходимо срочно вызвать бригаду скорой помощи для госпитализации в акушерский стационар.
В стационаре Вам будет выполнен необходимый перечень лабораторных и инструментальных исследований в зависимости от акушерской ситуации. При плановой госпитализации Вы будете должны отказаться от приема пищи за 8 часов, и прозрачных жидкостей – за 2 часа до планируемого родоразрешения. К прозрачным жидкостям относятся вода, фруктовый сок без мякоти, газированные напитки, чай и кофе.
Перед операцией Вас проконсультируют врач-акушер-гинеколог и врач-анестезиолог-реаниматолог. Вы будете обязаны сообщить врачам обо всех известных Вам проблемах, связанных с Вашим здоровьем, наследственностью, аллергических реакциях, индивидуальной непереносимостью лекарственных препаратов и продуктов питания, а также о курении табака, злоупотреблении алкоголем или наркотическими препаратами в настоящее время и в прошлом. Врач-анестезиолог-реаниматолог выберет наиболее подходящий для Вас вид обезболивания во время операции. Перед операцией Вам будет необходимо надеть на ноги компрессионный трикотаж для профилактики тромбоэмболических осложнений, который Вы будете носить на протяжении всего послеоперационного периода. Вы будете должны удалить волосы с области предполагаемого разреза (промежность, лобок, нижняя часть живота). Также перед операцией Вам проведут антибиотикопрофилактику для снижения риска гнойно-воспалительных послеоперационных осложнений.
В операционной Вам установят внутривенный катетер и мочевой катетер на время и первые часы после операции.
Вы должны быть осведомлены, что во время операции могут возникнуть различные осложнения, которые могут потребовать дополнительных вмешательств и переливания препаратов, влияющих на кроветворение и кровь.
В послеоперационном периоде Вы будете переведены в палату интенсивной терапии на необходимое время в зависимости от Вашего состояния. В послеоперационном периоде Вам продолжат обезболивание, будет предложена ранняя активизация для снижения риска послеоперационных осложнений: раннее присаживание в кровати и вставание, обычно, в 1-е сутки после родов. Прием прозрачных жидкостей возможен сразу после родоразрешения, прием пищи – через несколько часов после родов.
Время прикладывание ребенка к груди зависит от Вашего состояния и состояния Вашего ребенка, но при отсутствии показаний практикуется раннее прикладывание: во время операции или сразу после нее.
Удаление шовного материала проводится в стационаре или после выписки в случае необходимости, так как в ряде случаев практикуется применение рассасывающегося шовного материала.
После выписки из стационара Вы должны будете соблюдать лечебно-охранительный режим на протяжении первых месяцев: ограничение подъема тяжестей (>5 кг), воздержание от половой жизни, а при ее возобновлении – использование методов контрацепции по рекомендации Вашего лечащего врача-акушера-гинеколога, ограничение физической нагрузки. Вы должны будете посетить Вашего лечащего врача-акушера-гинеколога через 1-1,5 месяца после родоразрешения. Планирование следующей беременности, учитывая наличие у Вас рубца на матке, рекомендовано не ранее чем через 1 год после родоразрешения после контрольного УЗИ с оценкой состояния рубца.
Вы должны знать, что кесарево сечение является достаточно безопасной операцией, однако возможны осложнения во время ее проведения и в послеоперационном периоде:
- Очень часто - повторное кесарево сечение при последующих родоразрешениях (1 случай на каждые 4 операции).
- Часто - боль в ране и дискомфорт в животе в первые несколько месяцев после операции (9 случаев на каждые 100 операций).
- Часто - повторная госпитализация, послеродовая инфекция (5-6 случаев на 100 операций).
- Часто - травмы плода, например, рассечение кожи скальпелем (2 случая на 100 операций).
- Не часто - повторная операция в послеоперационном периоде, госпитализация в отделение интенсивной терапии (5-9 случаев на 1000 операций).
- Не часто - разрыв матки в последующей беременности/родах, предлежание и врастания плаценты, кровотечение (1-8 случаев на 1000 операций).
- Редко - тромботические осложнения, повреждения мочевого пузыря, повреждение мочеточника во время операции (1-5 случаев на 1000 операций).
- Очень редко - смерть (1 женщина на 12 000 операций).
Также Вы должны быть осведомлены, что наличие рубца на матке может в дальнейшем снизить Вашу фертильность (способность к зачатию и деторождению). Также Вы должны знать, что после оперативного родоразрешения чаще, чем после родов через естественные родовые пути, отмечается снижение лактации.
ПОКАЗАНИЯ К ОПЕРАТИВНОМУ РОДОРАЗРЕШЕНИЮ
В России по законодательству будущая мама не может выбрать абдоминальное родоразрешение, если не имеет медицинских показаний к его проведению. Кесарево сечение проводится в следующих случаях:
- при полном и врастании плаценты;
- при предлежании сосудов плаценты;
- при следующих предшествующих операциях на матке: два и более КС;
- миомэктомия (2-5 тип по классификации FIGO или неизвестное расположение миоматозного узла);
- при наличии одного рубца на матке и категорическом отказе пациентки от родоразрешения через естественные родовые пути возможно родоразрешение путем КС;
- при предполагаемых крупных размерах плода (≥ 4500 г) ;
- при тазовом предлежании плода: при сроке беременности менее 32 недель, сочетании с другими показаниями к КС, рубцом на матке после КС, ножном предлежании плода, предполагаемой массе плода <2500 г или>3600 г;
- при устойчивом поперечном положении плода;
- при дистоции плечиков плода в анамнезе с неблагоприятным исходом (мертворождение, тяжелая гипоксия, энцефалопатия, травма ребенка и матери (лонного сочленения);
- при ВИЧ инфекции при вирусной нагрузке перед родами >1000 копий/мл, неизвестной вирусной нагрузке перед родами или неприменении противовирусной терапии во время беременности и/или непроведении антиретровирусной профилактики в родах;
- при некоторых аномалиях развития плода (гастрошизис, омфалоцеле, крестцово-копчиковая тератома больших размеров);
- при соматических заболеваниях, требующих исключения потуг (декомпенсация сердечно-сосудистых заболеваний, осложненная миопия, трансплантированная почка).
- преждевременном излитии околоплодных вод при доношенной беременности и наличии показаний к плановому КС;
- при преэклампсии тяжелой степени, HELLP синдроме при беременности и в родах (при отсутствии условий для быстрого родоразрешения через естественные родовые пути) ;
- при некорригируемых нарушениях сократительной деятельности матки (слабость родовой деятельности, дискоординация родовой деятельности, дистоция шейки матки), не сопровождающихся дистрессом плода;
- при отсутствии эффекта от родовозбуждения окситоцином;
- при хориоамнионите и неготовности естественных родовых путей к родам;
- при дистресс-синдроме плода, сопровождающегося сомнительным типом КТГ, прогрессирующим, несмотря на проведенную терапию (может быть использован увлажненный кислород и/или быстрое введение растворов, влияющих на водно-электролитный баланс, и/или смена положения тела и/или острый токолиз (гексопреналин) или нарушением кровотока в артерии пуповины по данным допплерографии.
- при любом варианте предлежания плаценты с кровотечением;
- при прогрессирующей преждевременной отслойке нормально расположенной плаценты;
- при угрожающем, начавшемся или свершившемся разрыве матки;
- при дистресс-синдроме плода, сопровождающемся признаками прогрессирующего метаболического ацидоза по данным КТГ или уровня лактата;
- при клинически узком тазе;
- при выпадении петель пуповины или ручки плода при головном предлежании
- при приступе эклампсии в родах;
- при агонии или внезапной смерти женщины при наличии живого плода (при наличии возможности).
Родоразрешение путем КС не рекомендовано при аномалии плода, не совместимых с жизнью (за исключением тех аномалий, которые могут привести к клинически узкому тазу, и ситуаций, при которых родоразрешение через естественные родовые пути представляет более высокий риск, чем путем КС).
Родоразрешение путем КС не рекомендовано при внутриутробной смерти плода (за исключением ситуаций, при которых родоразрешение через естественные родовые пути представляет более высокий риск, чем путем КС)
Родоразрешение путем КС не рекомендовано при сроке беременности меньше чем 240 недель при наличии показаний со стороны плода (за исключением ситуаций, при которых родоразрешение через естественные родовые пути представляет более высокий риск, чем путем КС).
Источник: Клинические рекомендации «Роды одноплодные, родоразрешение путем кесарева сечения» – Утверждены Минздравом РФ https://roag-portal.ru/recommendations_obstetrics .
Источник: https://cr.minzdrav.gov.ru/schema/639_1
Мы искренне хотим, чтобы для каждой нашей мамы беременность и роды стали позитивным опытом, который хочется повторить, которым хочется поделиться, о котором вспоминается с улыбкой. Приглашаем вас на встречу с малышом в родильный дом ГКБ им. С.С. Юдина и Центр планирования семьи и репродукции.
Обезболивание в родах является неотъемлемой частью процесса рождения ребенка. В перинатальном центре ГКБ им. С.С. Юдина в родах применяются естественные и медикаментозные методы. Решение об обезболивании и тактике ведения родов определяется совместно акушером-гинекологом и анестезиологом-реаниматологом с учетом всех факторов и особенностей течения беременности, состояния мамы и малыша и пожеланий женщины.
НЕМЕДИКАМЕНТОЗНЫЕ МЕТОДЫ ОБЕЗБОЛИВАНИЯ
Фитбол. Способствует расслаблению тазового дна, а также обеспечивает свободу движения. При использовании в положении сидя мяч оказывает безболезненное давление на промежность, что может блокировать часть ноцицептивной рецепции на уровне спинного мозга и тем самым уменьшить ощущение боли.
Массаж. Может уменьшить дискомфорт во время родов, облегчить боль и повысить удовлетворенность женщины родами. Он является простым, недорогим и безопасным вариантом для облегчения боли.
Акупрессура. Ограниченные данные свидетельствуют о пользе акупрессуры. Нет никаких известных рисков использования акупунктуры, если она проводится обученным персоналом, использующим одноразовые иглы.
Аппликация теплых пакетов. Тепло обычно прикладывается к спине женщины, нижней части живота, паху, промежности. Возможными источниками тепла могут быть: бутылки с теплой водой, носок с нагретым рисом, теплый компресс (полотенце, смоченные в теплой воде и отжатое), электрогрелка или теплое одеяло. Следует соблюдать осторожность, чтобы избежать ожогов. Лицо, осуществляющее уход, должно проверить источник тепла на своей коже и поместить один или два слоя ткани между кожей женщины и горячей упаковкой. В дополнение к тому, что тепло используется для облегчения боли, оно также применяется для облегчения озноба или дрожи, уменьшения жесткости суставов, уменьшения мышечного спазма и увеличения растяжимости соединительной ткани.
Холод. Холодные пакеты могут быть приложены к нижней части спины, когда женщина испытывает боль в спине. Возможные источники холода: мешок или хирургическая перчатка, заполненные льдом, замороженный пакет геля, пластиковая бутылка, наполненная льдом, банки с газированной водой, охлажденные во льду. Необходимо поместить один или два слоя ткани между кожей женщины и холодной упаковкой. Холодные компрессы на промежность могут использоваться периодически в течение нескольких дней после родов.
Техники релаксации, включая постепенное мышечное расслабление и дыхательные методики. Техники йоги для расслабления, дыхания и положения, используемые на антенатальном этапе уменьшают чувство тревоги по поводу родов. Применение йоги во время родов может уменьшить боль, повысить удовлетворенность родами.
Душ или погружение в воду в первом периоде родов. Чтобы избежать повышения температуры тела женщины и потенциального увеличения риска для плода, температура воды должна быть как температура тела человека или немного выше (не больше 37ºС). Длительное погружение (более двух часов) продлевает роды и замедляет сокращения матки, подавляя выработку окситоцина . Медицинские противопоказания для погружения в воду: лихорадка, подозрение на инфекцию, патологический характер ЧСС плода, кровянистые выделения из половых путей и любые состояния, требующие постоянного мониторинга состояния плода. Доказательства пользы от погружения в воду во втором периоде родов ограничены. При этом нет никаких свидетельств увеличения побочных эффектов для новорожденного или женщины от родов в воду. Женщина, которая настаивает на родах в воду, должна быть проинформирована о том, что преимущества и риски этого выбора не были изучены в достаточной степени.
Аудиоаналгезия (музыка, белый шум или окружающие звуки). Способствует увеличению удовлетворенностью родами и снижению риска послеродовой депрессии.
Ароматерапия. Эфирные масла являются сильнодействующими веществами и могут быть потенциально вредными при неправильном использовании.Беременным женщинам следует избегать смешивания собственных эфирных масел. Процесс использования аромотерапии должен контролироваться специально обученным персоналом. Персонал больницы должен быть информирован об использовании аромотерапии для защиты от аллергической реакции у людей, чувствительных к эфирным маслам.
Гипноз. Может уменьшить использование фармакологических методов обезболивания во время родов. Не было выявлено влияния на удовлетворение от снижения боли. Гипноз - это сфокусированная форма концентрации. Самогипноз - одна из форм гипноза, в которой сертифицированный специалист учит человека вызывать состояние измененного сознания. Основная цель при использовании самогипноза в родах - помочь женщине сохранить контроль, управляя тревогой и дискомфортом, вызывая целенаправленное состояние расслабления. Следует отметить, что гипноз противопоказан людям с серьезными психологическими нарушениями или психозом в анамнезе. Других очевидных рисков или недостатков для использования гипноза в родах нет.
Внутрикожные или подкожные инъекции стерильной воды для инъекций при болях в пояснице или любой другой родовой боли. Водные инъекции обычно состоят из четырех внутрикожных или подкожных инъекций от 0,1 до 0,5 мл стерильной воды. Первые две точки локализуются над задними верхними подвздошными остями (там, где находятся правая и левая ямочки ромба Михаэлиса). Две другие точки расположены на 3 см ниже и на 1 см медиальнее первых двух. Протерев место инъекции спиртовым шариком, вводится стерильная вода, и образуются четыре маленькие папулы. Инъекции должны делаться быстро, чтобы уменьшить длительность боли от самих инъекций. Пациентку следует предупредить о том, что в течение 30-60 секунд она будет испытывать жжение от инъекций. Через 2 минуты наступает облегчение боли, которое длится 1-2 часа. Не было зарегистрировано никаких побочных эффектов, кроме временной боли при инъекции.
МЕДИКАМЕТОЗНЫЕ МЕТОДЫ ОБЕЗБОЛИВАНИЯ ФИЗИОЛОГИЧЕСКИХ РОДОВ
Нейроаксиальная анальгезия в родах
Показания к нейроаксиальной анальгезии в родах.
- Артериальная гипертензия любой этиологии (преэклампсия, гипертоническая болезнь, симптоматические артериальные гипертензии).
- Роды у женщин с некоторыми видами соматических заболеваний (например, гипертоническая болезнь, пороки сердца (не все), заболевания органов дыхания – бронхиальная астма, почек - гломерулонефрит, высокая степень миопии, повышение внутричерепного давления и др.).
- Роды у женщин с антенатальной гибелью плода (в данном случае главным аспектом является психологическое состояние женщины).
- Роды у женщин с текущим или перенесенным венозным или артериальным тромбозом.
- Юные роженицы (моложе 18 лет).
- Непереносимые болезненные ощущения роженицы во время схваток (при оценке данного показания можно использовать визуально-аналоговую шкалу интенсивности боли (Приложение Г).
- Аномалии родовой деятельности (врач-акушер-гинеколог должен учитывать влияние эпидуральной анальгезии на течение второго периода родов).
Преждевременные роды
Эпидуральная анальгезия предпочтительнее применения опиодных анальгетиков для обезболивания преждевременных родов из-за большей эффективности и меньшей токсичности.
Противопоказания к нейроаксиальной анальгезии в родах:
- Тяжелая гиповолемия (геморрагический шок, дегидратация).
- Нарушение свертывания крови в сторону гипокоагуляции (увеличение активированного частичного тромбопластинового времени> чем в 1,5 раза, увеличение международного нормализованного отношения> чем в 1,5 раза) и тромбоцитопении - < 70x109/л, приобретенные или врождённые коагулопатии. При тромбоцитопении от 70 до 100x109/л и при отсутствии гипокоагуляции возможно применение только спинальной анальгезии (обязательно использование игл малого размера - 27-29 G).
- Гнойное поражение кожных покровов в месте пункции.
- Непереносимость местных анестетиков (непереносимость, как и анафилаксия для местных анестетиков амидной группы (N01B: Местные анестетики) встречается крайне редко).
- Наличие фиксированного сердечного выброса у пациенток с искусственным водителем ритма сердца, стенозом аортального клапана, коарктацией аорты, выраженным стенозом митрального клапана. В данной ситуации возможность проведения регионарной анальгезии оценивается индивидуально и согласуется с врачом-кардиохирургом, поскольку большое значение имеет степень компенсации нарушений гемодинамики, вызванных пороком.
- Тяжелая печеночная недостаточность (нарушение коагуляции и метаболизма местных анестетиков).
- Демиелинизирующие заболевания нервной системы и периферическая нейропатия (рассматриваются индивидуально).
- Татуировка в месте пункции.
Решение о возможности обезболивания родов методами нейроаксиальной анальгезии, а в дальнейшем и тактика ее проведения на всех этапах родов, определяется только совместно врачом-акушером-гинекологом и врачом-анестезиологом-реаниматологом с учетом всех факторов риска, особенностей течения родов и состояния плода. Проводит нейроаксиальную анальгезию врач-анестезиолог-реаниматолог.
Двигательная активность и вертикальное положение женщины во время первого периода родов уменьшает общую продолжительность родов, снижает риск кесарева сечения и не связано с неблагоприятным эффектом для матери и плода. Это достигается применением растворов местных анестетиков минимальной концентрации, при которой возможен анальгетический эффект (феномен дифференцированного блока).
Нейроаксиальные методы обезболивания родов могут сопровождаться удлинением второго периода родов, что связано с выраженным моторным блоком и для профилактики этого осложнения используются следующие технологии: При отсутствии острой гипоксии плода родоразрешение не форсируется до уменьшения степени моторного блока.
Применяется постоянная инфузия местного анестетика в эпидуральное пространство. Уменьшается концентрация местного анестетика (может быть ослабление анальгетического эффекта).
После окончания родов родильница должна в течение двух часов находиться в положении лежа, вставать и ходить можно только в сопровождении персонала. Это связано с возможным остаточным эффектом моторного блока и развитием ортостатической гипотонии.
Для безопасного применения эпидуральной анальгезии, а также других методов нейроаксиальной анальгезии, необходимо руководствоваться следующими принципами, рекомендованными Американской ассоциацией анестезиологов.
Нейроаксиальная анальгезия/анестезия должна проводиться в местах, приспособленных для проведения реанимации и интенсивной терапии.
Нейроаксиальную анальгезию/анестезию должен проводить врач-анестезиолог-реаниматолог, имеющий соответствующую подготовку.
Пациентка должна быть осмотрена до процедуры, проведена оценка состояния женщины и плода совместно с врачом-акушером-гинекологом.
Обеспечение возможности проведения инфузионной терапии (катетеризация вены, готовность растворов).
Должен обеспечиваться мониторинг состояния матери и плода.
Персонал должен быть готов к проведению реанимации новорожденных.
Врач-анестезиолог-реаниматолог должен наблюдать за женщиной в течение всего периода нейроаксиальной анальгезии/анестезии и в послеродовом периоде.
Необходимо иметь все необходимое для лечения осложнений после проведения нейроаксиальной анальгезии/анестезии.
Безопасность нейроаксиальной анальгезии в родах для женщины и плода определяют следующие факторы:
- Компетентность врача-анестезиолога-реаниматолога в особенностях проведения нейроаксиальной анальгезии в родах.
- Компетентность врача-акушера-гинеколога в особенностях течения родов в условиях эпидуральной анальгезии.
- Современное техническое оснащение (иглы, катетеры, дозаторы, мониторы).
- Современные местные анестетики (бупивакаин, ропивакаин).
- Непрерывный мониторинг состояния женщины и плода.
Безопасность пациенток, получающих антикоагулянты и/или дезагреганты (АТХ антитромботические средства), при проведении нейроаксиальной анестезии и инвазивных процедур (операции) в плановой ситуации зависит от соблюдения временных интервалов от момента последнего применения до начала процедуры. В экстренной ситуации необходимо использовать методы инактивации эффектов антикоагулянтов и дезагрегантов.
Паравертебральная поясничная симпатическая блокада
Паравертебральная поясничная симпатическая блокада рекомендована в случаях, когда нейроаксиальная анальгезия противопоказана. Паравертебральная анальгезия имеет преимущества: ускоряет созревание шейки матки, уменьшает продолжительность родов, технически просто выполнима, не вызывает гипотонию. Может рассматриваться как вариант метода анальгезии в родах, когда проведение эпидуральной анальгезии невозможно. Паравертебральную анальгезию осуществляют введением местного анестетика с двух сторон на уровне верхнего края остистого отростка Th12- L1 на расстоянии 1,5-2,0 см от линии остистых отростков. Местный анестетик для паравертебральной блокады, как правило, используются в объеме 15–30 мл. Применение более высоких объемов, может быть, связано с вероятностью развития системной токсичности местных анестетиков. Пик действия анестетика развивается примерно через 40 (10–60) мин, что совпадает с пиковой концентрацией анестетика в плазме крови. В этот период следует особенно внимательно наблюдать за пациенткой.
Системное медикаментозное обезболивание
Системные опиоиды обеспечивают небольшое или умеренное облегчение боли при родах. Обезболивание бывает неполным, временным, сопровождается седативным действием и более эффективно в начале активных родов. Опиоиды могут быть неэффективными после открытия шейки матки более 7 cм. Несмотря на их ограничения, временное ослабление боли в родах после приема опиоидов может быть полезной и удовлетворительной стратегией лечения боли для многих рожениц.
Ингаляционная анальгезия
Ингаляционная анальгезия – это назначение субанестетических доз ингаляционных анестетиков для болеутоления в родах. Несмотря на то, что ингаляционные методы обеспечивают некоторый уровень анальгезии, его недостаточно для адекватного обезболивания родов у большинства женщин. Эти методы могут использоваться как дополнение при неудавшихся нейроаксиальных блокадах, либо при противопоказаниях к последним. Ингаляционная анальгезия может проводиться прерывистым (во время схваток) и постоянным методом. Ингаляционные методы можно использовать для аутоанестезии, но под присмотром врача-анестезиолога-реаниматолога для контроля уровня сознания и правильности использования оборудования.
Смесь динитрогена оксида с кислородом 50:50 используется много лет и как моноанестетик, и как адъювант при регионарных методах обезболивания родов. Связанные с этим побочные эффекты включают головокружение, тошноту, апатию и снижение контактности.
Максимальный анальгетический эффект наступает через 45-60 с после начала ингаляции. Поэтому очень важно, чтобы роженица начинала ингаляцию при первых предвестниках схватки и заканчивала ее после пика сокращения матки. Отсутствие газосборников для выдыхаемых газов в предродовых палатах теоретически подвергает медперсонал риску продолжительного воздействия избыточных концентраций выдыхаемых анестетиков. Как выяснилось, вдыхание смеси динитрогена оксида с кислородом в соотношении 50:50 не влияет на функции печени, почек, сердечно-сосудистой и дыхательной систем. Анальгетический эффект динитрогена оксида является дозозависимым, что обеспечивает некоторую эффективность при обезболивании родов.
Севофлуран также используют для обезболивания в родах. Вдыхаемая концентрация 0,8% приемлема для эффективной анальгезии в родах. Севофлуран, в сравнении со смесью динитрогена оксида с кислородом 50:50, обеспечивает более высокий уровень анальгезии, но на фоне более выраженной седации. Он не проявляет выраженных побочных эффектов и удобен для рожениц. Использование парообразующих анальгетиков (S02DA: Анальгетики и анестетики) в родах ограничивается угнетением сознания, неприятным запахом и высокой стоимостью. Основная опасность при использовании парообразующих анальгетиков (S02DA: Анальгетики и анестетики) заключается в случайной передозировке с потерей сознания и утратой рефлексов, защищающих дыхательные пути.
Анестезиологическое обеспечение операции кесарева сечения
Перед проведением анестезии врачу-анестезиологу-реаниматологу рекомендовано:
- собрать анамнез и выполнить фокусированное физикальное обследование; учесть физиологические изменения организма женщины во время беременности, а также классы тератогенности по FDA лекарственных препаратов и противопоказания к их применению во время беременности и грудного вскармливания; оформить в истории болезни информированное согласие/отказ пациентки (или её родственников/представителей) на предлагаемый метод анестезиологического обеспечения, проведение необходимых манипуляций и интенсивной терапии (трансфузии компонентов крови, катетеризации магистральных сосудов и т.д.); провести осмотр с регистрацией физического статуса пациенток, риска трудной интубации трахеи, риска тромбоэмболических осложнений, риска аспирационного синдрома, риска анафилаксии и указания о проведенных профилактических мероприятиях в истории родов.
- оценить физический статус пациентки по шкале ASA для повышения уровня безопасности женщины и плода в периоперационном периоде.
- заполнить чек листы для следующих мероприятий по обеспечению безопасности пациента: проверка оборудования и лекарств; дооперационная оценка и подготовка пациентки; маркировка шприцев; трудная/неудавшаяся интубация трахеи; анафилаксия; системная токсичность местных анестетиков; массивное кровотечение; послеоперационная терапия, включая лечение боли; санитарно-эпидемиологическая безопасность.
- проверить исправность наркозно-дыхательной аппаратуры до начала анестезии.
- проводить профилактику аспирационного синдрома (политика «ноль через рот», прием антацидов, быстрая последовательная индукция) для предупреждения легочных осложнений.
При родоразрешении путем КС рекомендовано положение пациентки на спине с левым боковым наклоном стола до 30 градусов и адренергические и дофаминергические средства для профилактики и лечения гипотонии
В периоперационном периоде рекомендован неинвазивный мониторинг (АД, ЧСС, капнометрия, ЭКГ, SpO2), контроль темпа диуреза
При родоразрешении путем КС рекомендованы как методы нейроаксиальной анестезии (эпидуральная, спинальная, комбинированная спинально-эпидуральная) так и общей анестезии.
После родоразрешения путем КС рекомендовано транспортировать пациентку либо в палату интенсивной терапии (в структуре отделения анестезиологии-реанимации), либо в палату пробуждения, где она должна находиться до полного восстановления (сознание, дыхание, мышечный тонус, гемодинамика, диурез) после проведенного анестезиологического пособия.
При родоразрешении путем КС рекомендовано выбирать эпидуральную анестезию по сравнению со спинальной анестезией в клинических ситуациях, а которых изменение внутричерепного давления или системного АД нежелательно или планируется длительное послеоперационное обезболивание [118, 131, 149, 155–157], а также при предшествующей катетеризации эпидурального пространства во время родов.
При родоразрешении путем КС при выборе метода анестезии рекомендовано учитывать следующие противопоказания со стороны пациентки к проведению нейроаксиальной анестезии: отказ пациентки; выраженная гиповолемия (геморрагический шок, дегидратация); нарушение свертывания крови в сторону гипокоагуляции; приобретенные или врождённые коагулопатии; гнойные образования в месте пункции; системные инфекции; непереносимость местных анестетиков; наличие фиксированного сердечного выброса у пациенток с искусственным водителем ритма сердца, стенозом аортального клапана, коарктацией аорты, выраженным стенозом митрального клапана; тяжелая печеночная недостаточность; демиелинизирующие заболевания нервной системы и периферическая нейропатия; заболевания, связанные с высоким внутричерепным давлением; татуировка в месте пункции.
Выполнение люмбальной пункции рекомендовано как через срединный, так и через парамедианный доступ на уровне ниже L2, так как спинной мозг заканчивается на этом уровне.
При проведении нейроаксиальной анестезии рекомендовано применение тонких (25G и тоньше) спинальных игл, что также снижает риск постпункционной головной боли. Для люмбальной пункции рекомендовано использование спинальных игл с кончиком карандашного типа, что снижает частоту постпункционной головной боли.
При проведении нейроаксиальной анестезии у рожениц с ожирением рекомендована доза местного анестетика, аналогичная у рожениц без ожирения.
При родоразрешении путем КС при выборе метода анестезии рекомендовано учитывать следующие возможные осложнения нейроаксиальной анестезии: немедленные осложнения - артериальная гипотония; брадикардия, асистолия; тошнота и рвота; гипотермия и озноб; высокий и тотальный спинальный блок; кожный зуд (при использовании опиатов); токсический эффект местных анестетиков в случае их внутрисосудистого введения; остановка сердца на фоне высокой спинальной анестезии вследствие блокады кардиальных нервов (T1-T4); отсроченные осложнения - постпункционная головная боль; постпункционные боли в спине; задержка мочи; неврологические осложнения; транзиторный неврологический синдром; синдром конского хвоста; неврологический дефицит вследствие повреждения иглой спинного мозга, спинномозговых нервов и корешков сосудов эпидурального сплетения; инфекционные осложнения: постпункционные менингиты и менингоэнцефалиты, эпи- и субдуральные абсцессы.
Рекомендовано раннее введение эпинефрина при реанимационных мероприятиях по поводу остановки сердца на фоне спинальной анестезии, что способствует повышению выживаемости.
При неэффективной эпидуральной анестезии с признаками остаточного сенсорного блока дозу местного анестетика для спинальной анестезии рекомендовано уменьшить на 30%, при отсутствии признаков сенсорного блока после неудавшейся эпидуральной анестезии – доза для спинальной анестезии может быть стандартной.
Если при введении эпидурального катетера возникает неоднократно парестезия, катетер и иглу рекомендовано удалить и выполнить установку заново, чтобы не допустить повреждения нервного корешка.
Применение комбинированной спинально-эпидуральной анестезии рекомендовано, если предполагается, что длительность КС может превысить длительность спинальной анестезии.
При родоразрешении путем КС рекомендована общая анестезия при отказе пациентки от нейроаксиальной анестезии или наличии противопоказаний к нейроаксиальной анестезии.
Индукция общей анестезии рекомендована только после обработки и драпировки операционного поля, а также в присутствии акушеров-гинекологов, готовых к выполнению операции, и неонатолога.
При родоразрешении путем КС при проведении общей анестезии рекомендована индукция по методике быстрой последовательной индукции.
При общей анестезии до извлечения плода рекомендовано проводить ИВЛ в режиме нормовентиляции, с поддержанием концентрации выдыхаемого углекислого газа на уровне около 32 мм рт. ст.
При общей анестезии после извлечения плода концентрацию ингаляционного анестетика следует снизить до 0,5 от минимальной альвеолярной концентрации или даже меньше с добавлением динитрогена оксида и опиоида.
Источник: Клинические рекомендации «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)», «Роды одноплодные, родоразрешение путем кесарева сечения» – Утверждены Минздравом РФ https://roag-portal.ru/recommendations_obstetrics.
Источник: https://cr.minzdrav.gov.ru/schema/636_1, https://cr.minzdrav.gov.ru/schema/639_1
Мы искренне хотим, чтобы для каждой нашей мамы беременность и роды стали позитивным опытом, который хочется повторить, которым хочется поделиться, о котором вспоминается с улыбкой. Приглашаем вас на встречу с малышом в родильный дом ГКБ им. С.С. Юдина и Центр планирования семьи и репродукции.
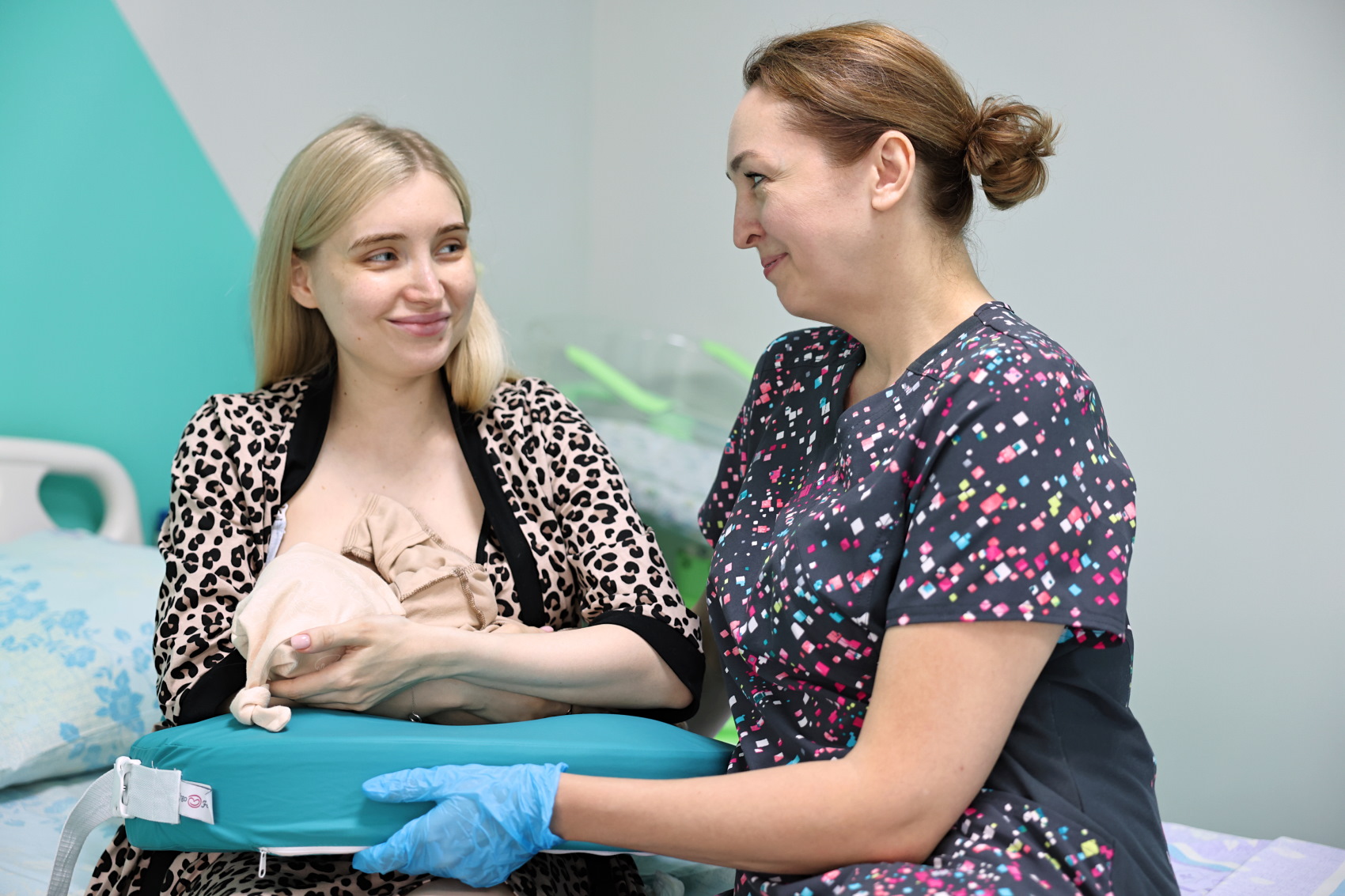
Перинатальный центр ГКБ им. С.С. Юдина – роддом доброжелательный к ребенку! Мы поддерживаем грудное вскармливание и всеми силами помогаем мам наладить этот непростой, но очень важный процесс:
- в роддоме практикуется ранее прикладывание к груди как после естественных родов, так и после оперативного родоразрешения;
- все сотрудники роддома прошли обучение и аттестацию по курсу поддержки грудного вскармливания Всемирной организации здравоохранения;
- 2 специалиста по грудному вскармливанию оказывают мамам поддержку в послеродовом отделении;
- в палатах размещены фото-плитки c AR-эффектом, транслирующие мастер-классы по ГВ;
- в палатах мамы могут воспользоваться подушками для кормления.
Клинические рекомендации по налаживанию ГВ после физиологических родов и операции кесарева сечения:
- новорожденных, не требующих проведения реанимационных мероприятий после рождения, рекомендовано выкладывать на живот/грудь матери, обеспечив контакт «кожа к коже», для улучшения постнатальных исходов и стимуляции грудного вскармливания.
- Выкладывание новорожденного на живот и грудь матери, и обеспечение прямого телесного контакта «кожа-к-коже» в течение первого часа жизни увеличивает частоту и продолжительность грудного вскармливания, снижает риск гипотермии.
- Интраоперационное раннее прикладывание к груди матери рекомендовано при регионарных методах обезболивания операции, отсутствии осложнений у матери и удовлетворительном состоянии новорожденного, сразу после его высушивания и пеленания. Необходимо обеспечить ранний контакт кожа-к-коже (мать-новорожденный), а также совместное пребывание матери и ребенка.
- Не рекомендовано разделять мать и новорожденного и, по возможности, они должны круглосуточно находиться в одном помещении. Также должно быть рекомендовано посещение ребенка отцом. Это способствует формированию здоровых отношений между родителями и новорожденным, и успешному грудному вскармливанию.
Источник: Клинические рекомендации «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)», «Роды одноплодные, родоразрешение путем кесарева сечения» – Утверждены Минздравом РФ https://roag-portal.ru/recommendations_obstetrics.
Источник: https://cr.minzdrav.gov.ru/schema/636_1 , https://cr.minzdrav.gov.ru/schema/639_1
Информация о беременности
Беременность – это физиологический процесс, происходящий в организме женщины и заканчивающийся рождением ребенка.
Первым и самым важным пунктом в начале беременности является консультация врача акушера-гинеколога, во время которой подтверждается факт беременности и определяется ее срок, проводится общий и гинекологический осмотр, также составляется план дальнейших обследований, осмотров, и даются рекомендации по образу жизни, питанию, назначаются необходимые витамины и лекарственные препараты (при необходимости).
Оптимальным является планирование беременности, когда на прегравидарном этапе (до беременности) есть возможность провести полное обследование и лечение выявленных заболеваний при необходимости, плановую вакцинацию, начать соблюдать здоровый образ жизни и принимать фолиевую кислоту с целью максимального повышения вероятности рождения здорового ребенка.
В среднем, кратность посещения врача акушера-гинеколога во время беременности при отсутствии патологии беременности составляет от 5 до 7 раз. Оптимальным временем первого визита к врачу является 1-й триместр беременности (до 10 недель).
Вы должны четко соблюдать все рекомендации врача, своевременно проходить плановое обследование, соблюдать рекомендации по правильному образу жизни во время беременности, а именно:
- избегать работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость,
- избегать физических упражнений, которые могут привести к травме живота, падениям, стрессу: занятий контактными видами спорта, различных видов борьбы, видов спорта с ракеткой и мячом, подводного погружения,
- быть достаточно физически активной, ходить, делать физическую зарядку для беременных в течение 20-30 минут в день (при отсутствии жалоб и противопоказаний),
- при путешествии в самолете, особенно на дальние расстояния, одевать компрессионный трикотаж на время всего полета, ходить по салону, получать обильное питье, исключить алкоголь и кофеин,
- при путешествии в автомобиле использовать специальный трехточечный ремень безопасности,
- сообщить врачу о планируемой поездке в тропические страны для проведения своевременной вакцинации
- правильно и регулярно питаться: потреблять пищу достаточной калорийности с оптимальным содержанием белка, витаминов и минеральных веществ, с обязательным включением в рацион овощей, мяса, рыбы, бобовых, орехов, фруктов и продуктов из цельного зерна,
- избегать использования пластиковых бутылок и посуды, особенно при термической обработке в ней пищи и жидкости, из-за содержащегося в ней токсиканта бисфенола А,
- ограничить потребление рыбы, богатой метилртутью (например, тунец, акула, рыба-меч, макрель),
- снизить потребление пищи, богатой витамином А (говяжей, куриной утиной печени и продуктов из нее),
- ограничить потребление кофеина менее 300 мг/сутки (1,5 чашки эспрессо по 200 мл или 2 чашки капучино/лате/американо по 250 мл, или 3 чашки растворимого кофе по 250 мл),
- избегать употребления в пищу непастеризованное молоко, созревшие мягкие сыры, паштеты, плохо термически обработанную пищу,
- если Вы курите, постараться бросить курить или снизить число выкуриваемых в день сигарет,
- избегать приема алкоголя во время беременности, особенно в первые 3 месяца.
Немаловажным для беременной женщины является ее эмоциональный фон. На всем протяжении беременности Вам нужно избегать стрессовых ситуаций и эмоциональных переживаний.
Половые контакты во время беременности не запрещены при Вашем нормальном самочувствии. В случае болей, дискомфорта, появлении кровяных выделений при половых контактах, а также при появлении зуда, жжения во влагалище и белей необходимо прекратить половые контакты и обратиться к врачу.
Если у Вас резус-отрицательная кровь, то Вашему мужу желательно сдать анализ на определение резус-фактора. При резус отрицательной принадлежности крови мужа Ваши дальнейшие исследования на выявления антирезусных антител и введение антирезусного иммуноглобулина не потребуются.
Начиная со второй половины беременности, Вам рекомендуется посещать курсы для будущих родителей, где Вам будут даны ответы на возникающие во время беременности вопросы.
Источник: Клинические рекомендации «Нормальная беременность» – Утверждены Минздравом РФ.
Источник: https://cr.minzdrav.gov.ru/schema/288_2
Тошнота и рвота наблюдаются у каждой 3-й беременной женщины. В 90% случаев тошнота и рвота беременных являются физиологическим признаком, в 10% – осложнением беременности. При нормальной беременности рвота бывает не чаще 2-3-х раз в сутки, чаще натощак, и не нарушает общего состояния пациентки. В большинстве случаев тошнота и рвота купируются самостоятельно к 16-20 неделям беременности и не ухудшают ее исход.
Масталгия является нормальным симптомом во время беременности, наблюдается у большинства женщин в 1-м триместре беременности и связана с отечностью и нагрубанием молочных желез вследствие гормональных изменений.
Боль внизу живота во время беременности может быть нормальным явлением как, например, при натяжении связочного аппарата матки во время ее роста (ноющие боли или внезапная колющая боль внизу живота) или при тренировочных схватках Брекстона-Хиггса после 20-й недели беременности (тянущие боли внизу живота, сопровождающиеся тонусом матки, длящиеся до минуты, не имеющие регулярного характера).
Изжога (гастроэзофагеальная рефлюксная болезнь) во время беременности наблюдается в 20-80% случаев. Чаще она развивается в 3-м триместре беременности. Изжога возникает вследствие релаксации нижнего пищеводного сфинктера, снижения внутрипищеводного давления, и одновременном повышении внутрибрюшного и внутрижелудочного давления, что приводит к повторяющемуся забросу желудочного и/или дуоденального содержимого в пищевод.
Запоры – наиболее распространенная патология кишечника при беременности, возникает в 30-40% наблюдений. Запоры связаны с нарушением пассажа по толстой кишке и характеризуются частотой стула менее 3-х раз в неделю. Признаки запора - см. клинические рекомендации «Запор» 2021 г.
Примерно 8-10% женщин заболевают геморроем во время каждой беременности. Причинами развития геморроя во время беременности могут быть: давление на стенки кишки со стороны матки, застой в системе воротной вены, повышение внутрибрюшного давления, врожденная или приобретенная слабость соединительной ткани, изменения в иннервации прямой кишки.
Варикозная болезнь развивается у 30% беременных женщин. Причиной развития варикозной болезни во время беременности является повышение венозного давления в нижних конечностях и расслабляющее влияние на сосудистую стенку вен прогестерона, релаксина и других биологически активных веществ - см. клинические рекомендации «Варикозное расширение вен нижних конечностей» 2021 г.
Влагалищные выделения без зуда, болезненности, неприятного запаха или дизурических явлений являются нормальным симптомом во время беременности и наблюдаются у большинства женщин.
Боль в спине во время беременности встречается с частотой от 36 до 61%. Среди женщин с болью в спине у 47-60% боль впервые возникает на 5-7-м месяце беременности. Самой частой причиной возникновения боли в спине во время беременности является увеличение нагрузки на спину в связи с увеличением живота и смещением центра тяжести, и снижение тонуса мышц под влиянием релаксина.
Распространенность боли в лобке во время беременности составляет 0,03-3%, и возникает, как правило, на поздних сроках беременности.
Синдром запястного канала (карпальный туннельный синдром) во время беременности возникает в 21-62% случаев в результате сдавления срединного нерва в запястном канале, и характеризуется ощущением покалывания, жгучей болью, онемением руки, а также снижением чувствительности и моторной функции кисти.
Источник: Клинические рекомендации «Нормальная беременность» – Утверждены Минздравом РФ.
Источник: https://cr.minzdrav.gov.ru/schema/288_2
Беременным женщинам рекомендовано:
- правильно и регулярно питаться: потреблять пищу достаточной калорийности с оптимальным содержанием белка, витаминов и минеральных веществ, с обязательным включением в рацион овощей, мяса, рыбы, бобовых, орехов, фруктов и продуктов из цельного зерна,
- избегать использования пластиковых бутылок и посуды, особенно при термической обработке в ней пищи и жидкости, из-за содержащегося в ней токсиканта бисфенола А,
- ограничить потребление рыбы, богатой метилртутью (например, тунец, акула, рыба-меч, макрель),
- снизить потребление пищи, богатой витамином А (говяжей, куриной утиной печени и продуктов из нее),
- ограничить потребление кофеина менее 300 мг/сутки (1,5 чашки эспрессо по 200 мл или 2 чашки капучино/лате/американо по 250 мл, или 3 чашки растворимого кофе по 250 мл),
- избегать употребления в пищу непастеризованное молоко, созревшие мягкие сыры, паштеты, плохо термически обработанную пищу,
- если Вы курите, постараться бросить курить или снизить число выкуриваемых в день сигарет,
- избегать приема алкоголя во время беременности, особенно в первые 3 месяца.
Источник: Клинические рекомендации «Нормальная беременность» – Утверждены Минздравом РФ.
Источник: https://cr.minzdrav.gov.ru/schema/288_2
Вы должны обратиться к врачу при появлении следующих жалоб:
- рвота> 5 раз в сутки,
- потеря массы тела> 3 кг за 1-1,5 недели,
- повышение артериального давления> 120/80 мм рт. ст.,
- проблемы со зрением, такие как размытие или мигание перед глазами,
- сильная головная боль,
- боль внизу живота любого характера (ноющая, схваткообразная, колющая и др.),
- эпигастральная боль (в области желудка),
- отек лица, рук или ног,
- появление кровянистых или обильных жидких выделений из половых путей,
- лихорадка более 37,5,
- отсутствие или изменение шевелений плода на протяжении более 12 часов (после 20 недель беременности).
Источник: Клинические рекомендации «Нормальная беременность» – Утверждены Минздравом РФ.
Источник: https://cr.minzdrav.gov.ru/schema/288_2
Качественная и проведенная своевременно диагностика позволяет врачу отследить состояние будущей матери и плода и вовремя заметить опасные осложнения беременности.
В рамках физикального обследования рекомендовано:
- общий осмотр пациентки, планирующей беременность (на прегравидарном этапе), и беременной пациентки при 1-м визите с целью диагностики нарушения развития.
- измерение массы тела и измерение роста пациентки, планирующей беременность (на прегравидарном этапе), и беременной пациентки при 1-м и каждом последующем визите с целью определения индекса массы тела (ИМТ) (масса тела в кг / рост в м2) и контроля динамики прибавки массы тела во время беременности.
- измерение артериального давления (АД) на периферических артериях и исследование пульса у пациентки, планирующей беременность (на прегравидарном этапе), и у беременной пациентки при 1-м и каждом последующем визите с целью ранней диагностики гипертензивных состояний.
- пальпация молочных желез у пациентки, планирующей беременность (на прегравидарном этапе), и у беременной пациентки при 1-м визите с целью диагностики узловых образований молочных желез.
- гинекологический осмотр пациентки, планирующей беременность (на прегравидарном этапе), и беременной пациентки при 1-м визите с целью: выявления или исключения гинекологических заболеваний у пациентки, планирующей беременность (на прегравидарном этапе); дифференциальной диагностики с внематочной беременностью, определения размеров матки и ее соответствия сроку беременности, состояния и болезненности придатков, сводов влагалища у беременной пациентки.
- определение срока беременности и родов по дате последней менструации и данным ультразвукового исследования у беременной пациентки при 1-м визите.
- определение окружности живота (ОЖ), измерение размеров матки (высоты дна матки - ВДМ) и заполнение гравидограммы у беременной пациентки при каждом визите после 20 недель беременности.
- определение положения и предлежания плода у беременной пациентки при каждом визите после 34-36 недель беременности с целью определения тактики ведения родов.
- проведение опроса беременной пациентки по поводу характера шевелений плода при каждом визите после 16-20 недель беременности (после начала ощущения шевелений плода) с целью подтверждения жизнедеятельности плода.
При расчете срока беременности и родов по данным УЗИ в 1-м триместре беременности следует использовать показатель копчико-теменного размера (КТР) плода, на более поздних сроках беременности (при КТР>84 мм) - показатель окружности головки плода.
При отсутствии УЗИ в 1-м триместре беременности и отсутствии информации о дате последней менструации, срок беременности и родов может быть установлен по данным других УЗИ.
При расхождении срока по дате последней менструации и срока по УЗИ, проведенного в 110-136 недель, срок беременности и родов следует устанавливать по данным УЗИ, так как это метод является наиболее точным.
При наступлении беременности в результате ВРТ расчет срока родов должен быть сделан по дате переноса эмбрионов (дата переноса «плюс» 266 дней (38 недель) «минус» число дней, равное сроку культивирования эмбриона).
В рамках лабораторно диагностических исследований рекомендовано:
- направить беременную пациентку при явке в 1-м триместре беременности на исследование уровня хорионического гонадотропина (ХГ) (свободная β-субъединица) в сыворотке крови, или исследование мочи на ХГ (при невозможности исследования крови) при невозможности ультразвукового исследования с целью диагностики беременности.
- Рекомендовано направить пациентку, планирующую беременность (на прегравидарном этапе), однократно, и беременную пациентку дважды: при 1-м визите (при 1-м визите в 1-м или 2-м триместре беременности) и в 3-м триместре беременности, на исследование уровня антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ1/2 и антигена p24 (Human immunodeficiency virus HIV 1/2 + Agp24) в крови с целью своевременного выявления инфекции и профилактики инфицирования плода.
- направить пациентку, планирующую беременность (на прегравидарном этапе), однократно, и беременную пациентку дважды: при 1-м визите (при 1-м визите в 1-м или 2-м триместре беременности) и в 3-м триместре беременности, на определение антител к поверхностному антигену (HBsAg) вируса гепатита В (Hepatitis В virus) в крови или определение антигена (HbsAg) вируса гепатита В (Hepatitis В virus) в крови с целью своевременного выявления инфекции и профилактики инфицирования новорожденного.
- направить пациентку, планирующую беременность (на прегравидарном этапе), однократно, и беременную пациентку дважды: при 1-м визите (при 1-м визите в 1-м или 2-м триместре беременности) и в 3-м триместре беременности, на определение суммарных антител классов М и G (anti-HCV IgG и anti-HCV IgM) к вирусу гепатита С (Hepatitis С virus) в крови с целью своевременного выявления инфекции и проведения терапии [55].
- направить пациентку, планирующую беременность (на прегравидарном этапе), однократно, и беременную пациентку дважды: при 1-м визите (при 1-м визите в 1-м или 2-м триместре беременности) и в 3-м триместре беременности, на определение антител к бледной трепонеме (Treponema pallidum) в крови с целью своевременного выявления инфекции и профилактики инфицирования плода.
- направить пациентку, планирующую беременность (на прегравидарном этапе), однократно, или беременную пациентку однократно при 1-м визите (при 1-м визите в 1-м или 2-м триместре беременности) на определение антител класса G (IgG) и класса M (IgM) к вирусу краснухи (Rubella virus) в крови с целью выявления серонегативных пациенток [58].
- направить пациентку, планирующую беременность (на прегравидарном этапе), однократно, и беременную пациентку дважды: при 1-м визите (при 1-м визите в 1-м или 2-м триместре беременности) и в 3-м триместре беременности, на микроскопическое исследование влагалищных мазков, включая микроскопическое исследование отделяемого женских половых органов на гонококк (Neisseria gonorrhoeae), микроскопическое исследование отделяемого женских половых органов на трихомонады (Trichomonas vaginalis), микроскопическое исследование влагалищного отделяемого на дрожжевые грибы с целью своевременного выявления и лечения инфекционно-воспалительных заболеваний генитального тракта для профилактики восходящей инфекции.
- направить пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку однократно при 1-м визите (при отсутствии исследования на прегравидарном этапе) на определение основных групп по системе AB0 и антигена D системы Резус (резус-фактор) с целью своевременной оценки совместимости крови при необходимости ее переливания в родах или в случае развития акушерских осложнений, а также для определения риска резус-конфликта.
- направить резус-отрицательную беременную пациентку на определение антител к антигенам системы Резус при 1-м визите (при 1-м визите в 1-й половине беременности), затем при отсутствии антител - в 180-200 недель беременности, затем при отсутствии антител - в 280 недель беременности с целью определения риска резус-конфликта.
- направить пациентку, планирующую беременность (на прегравидарном этапе), однократно, и беременную пациентку трижды: при 1-м визите (при 1-м визите в 1-м триместре беременности), во 2-м и в 3-м триместре беременности, на общий (клинический) анализ крови с целью своевременного выявления и лечения анемии и других патологических состояний.
- направить беременную пациентку при 1-м визите на анализ крови биохимический общетерапевтический с целью выявления и своевременного лечения нарушения углеводного обмена, патологии желудочно-кишечного тракта и мочевыделительной системы для профилактики акушерских и перинатальных осложнений.
- направить беременную пациентку на дополнительное исследование уровня глюкозы в крови при выявлении уровня глюкозы венозной крови натощак ≥7,0 ммоль/л с целью исключения/подтверждения манифестного сахарного диабета.
- направить беременную пациентку на проведение глюкозотолерантного теста (пероральный глюкозотолерантный тест - ПГТТ) с 75 г декстрозы в 240-280 недель беременности в случае, если у нее не было выявлено нарушение углеводного обмена или не проводилось обследование на ранних сроках беременности для выявления ГСД.
- направить пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку однократно при 1-м визите на исследование уровня тиреотропного гормона (ТТГ) в крови и определение содержания антител к тиреопероксидазе (АТ-ТПО) в крови с целью раннего выявления и терапии нарушения функции щитовидной железы.
- направить пациентку, планирующую беременность (на прегравидарном этапе), однократно, и беременную пациентку трижды: при 1-м визите (при 1-м визите в 1-м триместре беременности), во 2-м и в 3-м триместре беременности на общий (клинический) анализ мочи с целью выявления и своевременного лечения заболеваний мочевыводящей системы для профилактики акушерских и перинатальных осложнений.
- определение белка в моче у беременной пациентки после 22 недель беременности во время каждого визита с целью своевременного выявления протеинурии для выбора тактики ведения беременности.
- направить пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку при 1-м визите на цитологическое исследование микропрепарата шейки матки (мазка с поверхности шейки матки и цервикального канала) с целью скрининга рака шейки матки.
- направить беременную пациентку при 1-м визите на микробиологическое (культуральное) исследование мочи на бактериальные патогены с применением автоматизированного посева с целью выявления бессимптомной бактериурии [98].
- направить беременную пациентку в 350-370 недель беременности на бактериологическое исследование вагинального отделяемого и ректального отделяемого на стрептококк группы В (S. agalactiae) или определение ДНК стрептококка группы В (S.agalactiae) во влагалищном мазке и ректальном мазке методом ПЦР с целью своевременного выявления и лечения инфекции, вызванной S.agalactiae, для снижения риска внутриутробной инфекции.
- направить беременную пациентку в 110-136 недель беременности на скрининг 1-го триместра, который включает комбинацию исследования уровня ХГ (свободная бета-субъединица) в сыворотке крови и исследования уровня белка А, связанного с беременностью, в крови (РАРР-А), ультразвуковое скрининговое исследование по оценке антенатального развития плода с целью выявления хромосомных аномалий (ХА), пороков развития, рисков ЗРП, ПР, ПЭ (скрининг I) (код медицинской услуги А04.30.001.003) с последующим программным расчетом указанных рисков.
Не рекомендовано рутинно направлять беременную пациентку на биохимический скрининг 2-го триместра, который включает исследование уровня ХГ (свободная β-субъединица) в сыворотке крови, исследование уровня альфа-фетопротеина в сыворотке крови, исследование уровня неконъюгированного эстрадиола в крови (тройной скрининг) и исследование уровня ингибина А в крови (четверной скрининг).
Не рекомендовано рутинно направлять беременную пациентку на определение содержания антител к антигенам групп крови (анти-А, анти-В).
Не рекомендовано рутинно направлять пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку на определение антител класса G (IgG) и класса M (IgM) к токсоплазме (Toxoplasma gondii) в крови.
Не рекомендовано рутинно направлять пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку на определение антител классов M, G (IgM, IgG) к цитомегаловирусу (Cytomegalovirus) в крови [24], [112, 113].
Не рекомендовано рутинно направлять пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку на определение антител к вирусу простого герпеса (Herpes simplex virus) в крови вне зависимости от наличия или отсутствия симптомов рецидивирующей ВПГ-инфекции в анамнезе.
При подтверждении высокого риска ХА и/или пороков развития плода, ассоциированных с ХА, по данным НИПТ и/или по данным скрининга 1-го или 2-го триместра с перерасчетом индивидуального риска рождения ребенка с ХА на основе данных повторно проведенного УЗИ плода, рекомендовано направить беременную пациентку на проведение инвазивной пренатальной диагностики (биопсия хориона, плаценты, амниоцентез, кордоцентез) с исследованием полученного материала цитогенетическими (цитогенетическое исследование (кариотип)) или молекулярно-генетическими методами.
В рамках инструментальных диагностических исследований рекомендовано:
- направить пациентку, планирующую беременность (на прегравидарном этапе), на УЗИ матки и придатков (трансвагинальное или при невозможности - трансабдоминальное или трансректальное) в раннюю фолликулярную фазу менструального цикла.
- направить беременную пациентку при 1-м визите в 1-м триместре беременности и сроке задержки менструации ≥7 дней на УЗИ матки и придатков (до 96 недель беременности) или УЗИ плода (после 100 недель беременности) с целью диагностики беременности, ее локализации, определения соответствия плодного яйца/эмбриона/плода сроку беременности, наличия СБ эмбриона/плода.
- направить беременную пациентку в 110-136 недель беременности на УЗИ плода в медицинскую организацию, осуществляющую экспертный уровень пренатальной диагностики, с целью определения срока беременности, проведения скрининга 1-го триместра, диагностики многоплодной беременности.
- направить беременную пациентку при 1-м визите и в 3-м триместре на регистрацию электрокардиограммы с целью исключения гипертрофии, ишемии, нарушения ритма работы и функции проводимости миокарда.
- провести аускультация плода (определение частоты сердцебиения (ЧСС) плода) с помощью фетального допплера (анализатора допплеровского сердечно-сосудистой деятельности матери и плода малогабаритного) или с помощью стетоскопа акушерского у беременной пациентки при каждом визите с 220 недель беременности с целью подтверждения жизнедеятельности плода.
- направить беременную пациентку в 180-206 недель беременности на ультразвуковое скрининговое исследование по оценке антенатального развития плода с целью выявления ХА, пороков развития, рисков ЗРП, ПР, ПЭ (скрининг II) (код медицинской услуги А04.30.001.005), врожденных аномалий развития, оценки экстра эмбриональных структур (локализации, толщины, структуры плаценты, количества околоплодных вод) и УЗИ шейки матки (УЗ-цервикометрию) в медицинскую организацию, осуществляющую пренатальную диагностику.
- направить беременную пациентку с высоким риском ХА и/или пороков развития плода, ассоциированных с ХА, по данным скрининга 1-го или 2-го триместра на повторное УЗИ плода.
- в 340-356 недели беременности направить пациентку на УЗИ плода с целью диагностики поздно манифестирующих пороков развития плода, крупного или маловесного плода.
- направлять беременную пациентку с 320 недель беременности с кратностью 1 раз в 2 недели на КТГ плода.
- измерение размеров таза (пельвиметрия) беременной пациентке в 3-м триместре беременности.
- дважды: в 180-206 недель и в 300-336 недели беременности, направить беременную пациентку группы высокого риска акушерских и перинатальных осложнений (ПЭ, ПР, ЗРП) на ультразвуковую допплерографию маточно-плацентарного и фетоплацентарного кровотока с целью снижения перинатальной смертности, решения вопроса об индукции родов, родоразрешения посредством операции кесарева сечения.
Источник: Клинические рекомендации «Нормальная беременность» – Утверждены Минздравом РФ.
Источник: https://cr.minzdrav.gov.ru/schema/288_2
Рекомендации относятся только к пациенткам с нормальной беременностью. Перед применением лекарственных препаратов, витаминов и микроэлементов проконсультируйтесь со специалистом. При возникновении жалоб на состоянии здоровья, требующих применения лекарственных препаратов рекомендовано:
- назначить препараты с антацидным действием (АТХ антациды) при жалобах на изжогу и отсутствии эффекта от соблюдения диеты и образа жизни.
- назначить лекарственные средства, разрешенные к применению во время беременности, в соответствие с клиническими рекомендациями «Геморрой» 2020 г. при жалобах на геморрой при отсутствии эффекта от соблюдения режима профилактики запоров.
При возникновении необходимости в применении витаминов и микроэлементов рекомендовано
- назначить пациентке, планирующей беременность (на прегравидарном этапе), за 2-3 месяца до наступления беременности и на протяжении первых 12 недель беременности пероральный прием фолиевой кислоты** в дозе 400-800 мкг в день с целью снижения риска дефекта нервной трубки у плода.
- назначить пациентке, планирующей беременность (на прегравидарном этапе), за 2-3 месяца до наступления беременности и на протяжении всей беременности пероральный прием препаратов йода (калия йодида**) в дозе 200 мкг в день с целью устранения йодного дефицита для профилактики нарушений нейрогенеза у плода.
- назначить беременной пациентке группы высокого риска гиповитаминоза пероральный прием колекальциферолана протяжении всей беременности в дозе 500-1000 МЕ в день с целью профилактики дефицита витамина D для снижения риска акушерских осложнений.
Не рекомендовано рутинно назначать поливитамины и поливитамины в комбинации с минеральными веществами беременной пациентке группы низкого риска гиповитаминоза.
Не рекомендовано рутинно назначать беременной пациентке Омега-3 полиненасыщенные жирные кислоты (АТХ -Омега-3 триглицериды, включая другие эфиры и кислоты).
Не рекомендовано рутинно назначать препараты железа беременной пациентке при нормальном уровне гемоглобина.
Не рекомендовано рутинно назначать беременной пациентке ретинол (витамин А).
Не рекомендовано рутинно назначать беременной пациентке витамин Е.
Не рекомендовано рутинно назначать беременной пациентке аскорбиновую кислоту (витамин С).
Источник: Клинические рекомендации «Нормальная беременность» – Утверждены Минздравом РФ.
Источник: https://cr.minzdrav.gov.ru/schema/288_2
Рекомендовано:
- информировать пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку о необходимости нормализации массы тела на прегравидарном этапе и правильной прибавке массы тела во время беременности в зависимости от исходного ИМТ с целью профилактики акушерских и перинатальных осложнений;
- информировать беременную пациентку о необходимости отказа от работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость, с целью профилактики акушерских и перинатальных осложнений
- информировать пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку о необходимости отказа от работы, связанной с воздействием рентгеновского излучения, с целью профилактики акушерских и перинатальных осложнений
- информировать беременную пациентку о пользе регулярной умеренной физической нагрузки (20-30 минут в день) с целью профилактики акушерских и перинатальных осложнений
- информировать беременную пациентку о необходимости избегания физических упражнений, которые могут привести к травме живота, падениям, стрессу (например, контактные виды спорта, такие как борьба, виды спорта с ракеткой и мячом, подводные погружения) с целью профилактики акушерских и перинатальных осложнений
- информировать беременную пациентку, планирующую длительный авиаперелет, о необходимости мер профилактики ТЭО, таких как ходьба по салону самолета, обильное питье, исключение алкоголя и кофеина, и ношение компрессионного трикотажа на время полета
- информировать беременную пациентку о правильном использовании ремня безопасности в автомобиле, так как правильное использование ремня безопасности снижает риск потери плода в случае аварий в 2-3 раза
- информировать пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку о правилах здорового образа жизни, направленного на снижение воздействия на организм вредных факторов окружающей среды (поллютантов) с целью профилактики акушерских и перинатальных осложнений
- информировать пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку о необходимости отказа от курения с целью профилактики акушерских и перинатальных осложнений
- информировать пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку о необходимости отказа от приема алкоголя с целью профилактики акушерских и перинатальных осложнений
- информировать пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку о необходимости правильного питания, в частности отказа от вегетарианства и снижения потребления кофеина с целью профилактики акушерских и перинатальных осложнений
- информировать пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку о необходимости правильного питания, в частности отказа от потребления рыбы, богатой метилртутью, снижения потребления пищи, богатой витамином А (например, говяжьей, куриной утиной печени и продуктов из нее) и потребления пищи с достаточной калорийностью и содержанием белка, витаминов и минеральных веществ с целью профилактики акушерских и перинатальных осложнений
- информировать пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку о необходимости избегать потребление непастеризованного молока, созревших мягких сыров, паштета и плохо термически обработанных мяса и яиц, так как эти продукты являются источниками листериоза и сальмонеллеза.
- проводить оценку факторов риска осложнений беременности с целью выявления групп риска и своевременной профилактики акушерских и перинатальных осложнений.
Источник: Клинические рекомендации «Нормальная беременность» – Утверждены Минздравом РФ.
Источник: https://cr.minzdrav.gov.ru/schema/288_2
Рекомендовано пациентке, планирующей беременность, оценить вакцинальный статус, риск заражения и последствия перенесённой инфекции с целью определения необходимости и вида вакцинации.
Для небеременных пациенток на прегравидарном этапе действуют следующие правила вакцинации:
Ревакцинация от дифтерии и столбняка проводится каждые 10 лет. При подготовке к планируемой беременности вакцинацию от дифтерии и столбняка следует проводить не менее, чем за 1 месяц до её наступления.
Вакцинация от гепатита В проводится трехкратно по схеме 0-1-6 месяцев. При подготовке к планируемой беременности вакцинацию от гепатита В следует начинать не позднее, чем за 7 месяцев до её наступления.
Вакцинация от краснухи проводится женщинам, ранее не привитым или привитым однократно и не болевшим. При подготовке к планируемой беременности вакцинацию от краснухи следует провести не позднее, чем за 2 месяца до планируемой беременности.
Вакцинация от кори проводится женщинам ≤35 лет (женщинам некоторых профессий в возрасте ≤55 лет), ранее не привитым, привитым однократно и не болевшим.
Применение комбинированной вакцины для профилактики кори, краснухи и паротита у женщин требует предохранения от беременности в течение 1 месяца после введения вакцины. Вакцинация от ветряной оспы проводится женщинам ранее не привитым и не болевшим. При подготовке к планируемой беременности вакцинацию от ветряной оспы следует провести не позднее, чем за 3 месяца до планируемой беременности.
Вакцинация от COVID-19 проводится пациенткам, планирующим беременность (на прегравидарном этапе), и беременным пациенткам вакцинами для профилактики COVID-19** с актуальным антигенным составом согласно инструкциям к лекарственным препаратам. Кратность вакцинации определяется нормативными документами Минздрава России.
Рекомендована в сезон гриппа вакцинация вакцинами для профилактики гриппа пациенткам, планирующим беременность (на прегравидарном этапе за 1 месяц до планируемой беременности), и беременным пациенткам во 2-м-3-м триместре беременности (в группе повышенного риска – начиная с 1-го триместра беременности).
Во время беременности используются вакцины для профилактики гриппа (трёх-четырехвалентные инактивированные вакцины, не содержащими консервантов).
Беременным пациенткам не рекомендована вакцинация вирусными вакцинами, содержащими аттенуированные штаммы (против кори, краснухи, эпидемического паротита, ветряной оспы и др.).
Беременным пациенткам противопоказана вакцинация вакцинами для профилактики вирусных инфекций, содержащими аттенуированные штаммы (против кори, краснухи, эпидемического паротита, ветряной оспы и др.) Вакцинировать не привитую и не болевшую ранее беременную пациентку от желтой лихорадки допускается только при предстоящем переезде в эндемичную зону или по эпидемическим показаниям. Беременным пациенткам допустима вакцинация инактивированными вакцинами, генно-инженерными вакцинами, или анатоксинами (вакцинами для профилактики бактериальных инфекций) в случае высокого риска инфицирования.
Вакцинировать беременную пациентку от полиомиелита, гепатита А и В, менингококковой и пневмококковой инфекции следует при предстоящем переезде в эндемичную зону, в качестве постконтактной специфической профилактики и при высоком риске заражения при условии отсутствия вакцинации в период прегравидарной подготовки. При проведении вакцинации против вирусного гепатита В используются вакцины, не содержащие консерванты.
Лечебно-профилактическая иммунизация вакциной для профилактики бешенства может проводиться беременной женщине при угрозе заражения бешенством в результате контакта и укуса больными бешенством животными, животными с подозрением на заболевание бешенством, дикими или неизвестными животными.
Вакцинировать беременную пациентку от столбняка следует при высоком риске инфицирования и при отсутствии вакцинации на прегравидарном этапе.
Вакцинировать беременную пациентку от дифтерии и коклюша следует при высоком риске инфицирования и при отсутствии вакцинации на прегравидарном этапе. Используют вакцины для профилактики дифтерии (с уменьшенным содержанием антигена), коклюша (с уменьшенным содержанием антигена, бесклеточной) и столбняка, адсорбированная, что дополнительно способствует выработке сывороточных противококлюшных антител у женщины с последующей трансплацентарной передачей и профилактике коклюша у младенцев. Возможно проводить вакцинацию беременных против коклюша во 2-м или 3-м триместрах, но не позднее 15 дней до даты родов с целью профилактики коклюшной инфекции.
Не рекомендовано искусственное прерывание беременности при непреднамеренном введении вирусных вакцин, содержащими аттенуированные штаммы (вакцины против кори, краснухи, эпидемического паротита, ветряной оспы, гриппа и др.) в связи с тем, что риск последствий прерывания беременности значительно выше вероятности развития неблагоприятных явлений после вакцинации.
Источник: Клинические рекомендации «Нормальная беременность» – Утверждены Минздравом РФ.
Источник: https://cr.minzdrav.gov.ru/schema/288_2
1-4 неделя — беременность наступает обычно на 14-й день менструального цикла, после оплодотворения яйцеклетка прикрепляется к стенке матки, происходит образование нервной системы, мозга и сердца малыша. Формируется позвоночник и мышцы. На 4 недели длина эмбриона достигает 2-3 мм, уже можно определить ножки, ручки, ушки и глаза малыша.
5-8 неделя — в этот период женщины обнаруживают, что беременны и делают подтверждающий тест. На 6 недели на УЗИ можно увидеть 5 пальцев на руке ребенка и различить его осторожные движения. Сердце его уже бьется, но с частотой превышающий в 2 раза ритм сердечных ударов мамы.
На 7-8 неделе оформляется лицо ребенка, начинает развиваться его костная система. Вес его достигает 4 граммов, рост около 3 см. В этот период беременности многих женщин начинает тошнить по утрам.
9-12 недель — малыш уже может сгибать пальчики на руках, он теперь умеет выражать свои эмоции: щурится, морщит лоб и глотает. Содержание гормонов в крови беременной в этот период резко возрастает, что сказывается на настроении и самочувствии женщины. В 11 недель малыш реагирует на шум, тепло и свет. Он чувствует прикосновение и боль. В 12 недель по результатам УЗИ врач точно может определить срок родов и оценить, нет ли отклонений в развитии малыша. Трехмесячный младенец в утробе мамы очень активен, он легко отталкивается от стенки матки, сосет большой пальчик и реагирует на внешние раздражители. Весит он уже 28 грамм, а рост у него около 6 см.
13-16 недель — у ребенка формируются половые органы, поджелудочная железа начинает вырабатывать инсулин. Его сердце уже перекачивает 24 литра крови в сутки. На голове малыша есть волосы, он умеет уже открывать рот и гримасничать. В этот период маме надо стараться контролировать свои эмоции и оставаться спокойной в любых ситуациях. Все, что она чувствует, уже передается малышу. Если ей плохо, то ребенок тоже расстраивается.
17-20 недель — это особенно волнующий период для будущей мамы, ибо на 18 −20 неделе она начинает чувствовать, как ребенок шевелится. К этому времени длина малыша достигает 21 см, вес его 200 гр. Он уже слышит шум и немного видит. В этот период следует каждый день разговаривать с малышом и петь ему песенки. Он уже слышит голос мамы и успокаивается, когда с ней все в порядке. Живот у беременной женщины на 20 недели становится заметным.
21-24 неделя — малыш в этом возрасте умеет причмокивать ртом и начинает внимательно изучать свое тело. Он трогает лицо, голову и ноги руками. Но выглядит он еще сморщенным и красным из-за отсутствия подкожной жировой прослойки. Вес малыша около 0,5 кг, рост 30 см. Ему уже не нравится, когда мама долго сидит в одном положении. Он усиленно шевелится, чтобы заставить ее подняться с места. С этого времени маме надо следить за своим рационом, хорошо питаться и больше гулять на свежем воздухе.
25-28 недель — ребенок, родившийся в этот период, имеет реальные шансы выжить. У него глаза уже открыты, есть ресницы, он сжимает и разжимает ручки. Весит он к 28 недели около 1 кг и сильно радуется, когда папа поглаживает живот мамы. Ему нравится слушать музыку и спокойную беседу родителей.
29-32 недели — теперь малыш четко различает голоса мамы и папы. Он затихает, если мама ему скажет спокойным голосом: «Сыночек (доченька), хватит на сегодня играть, давай спать». Он быстро набирает в весе и к 32 недели весит уже больше 1,5 кг при росте 40 см. У малыша кожа уже подтянутая, а под ней имеется жирок.
32-40 недель — ребенок разворачивается головой вниз и готовится к рождению. Каждую неделю он теперь набирает 200-300 грамм веса и к рождению достигает 2,5 — 4 кг. За весь период внутриутробного развития у малыша сильно подросли ногти и волосы, в его кишечнике накопились отходы жизнедеятельности. На 40 недели у многих женщин начинаются схватки, и приходит время рожать. Если этого не происходит, то это говорит о том, что малыш «засиделся» и усиленно набирает вес. По статистике, только 10% женщин дохаживают до 42-ой недели беременности, после этого срока гинекологи уже стимулируют роды.
Гормоны, выделяемые плацентой во время беременности, вызывают в организме матери многочисленные физиологические изменения, которые обеспечивают правильное развитие плода, подготавливают организм к предстоящим родам и кормлению.
Нервная система беременной перестраивается так, что подчиняет весь организм одной цели — вынашиванию плода. В соответствии с этим происходят физиологические изменения в основных его системах.
Сердечно-сосудистая система во время беременности выполняет более напряженную работу, так как в организме фактически появляется «второе» сердце — это плацентарный круг кровообращения. Здесь кровоток так велик, что каждую минуту через плаценту проходит 500 мл крови. Сердце здоровой женщины во время беременности легко приспосабливается к дополнительным нагрузкам: увеличиваются масса сердечной мышцы и сердечный выброс крови. Для обеспечения возрастающих потребностей плода в питательных веществах, кислороде и строительных материалах в организме матери начинает увеличиваться объем крови, достигая максимума в 7 мес. беременности. Вместо 4000 мл крови теперь в организме циркулирует 5300-5500 мл. Если сердце здоровой женщины легко справляется с такой работой, то у беременных с заболеваниями сердца эта нагрузка вызывает осложнения; вот почему им в сроке 27-28 нед. рекомендуется госпитализация в стационары, где проводимое лечение подготовит сердце к усиленной работе.
Артериальное давление при беременности практически не изменяется. Наоборот, у женщин, имеющих его повышение до или в ранние сроки беременности, оно обычно снижается в середине беременности, что обусловлено снижением тонуса периферических кровяных сосудов под действием гормона прогестерона. Однако за 2-3 мес. до родов артериальное давление у таких беременных, как правило, вновь повышается. У молодых здоровых женщин оно находится в пределах 100/70-120/80 мм рт. ст. Верхние цифры показывают давление во время сокращения сердца — это систолическое давление; нижние — в момент паузы — это диастолическое давление. Показатель диастолического давления наиболее важен, поскольку отражает кровяное давление во время «отдыха» сердца. Артериальное давление у беременной считается повышенным, если оно более 130/80 мм рт. ст. или систолическое давление повышается на 30, а диастолическое на 15 мм рт. ст. по сравнению с исходным.
В связи с увеличением потребности организма женщины в кислороде во время беременности усиливается деятельность легких. Несмотря на то, что по мере развития беременности диафрагма поднимается кверху и ограничивает дыхательное движение легких, тем не менее, их емкость возрастает. Это происходит за счет расширения грудной клетки и увеличения проходимости воздуха через бронхи, которые расширяются под действием гормонов плаценты. Повышение объема вдыхаемого воздуха во время беременности облегчает выведение использованного кислорода плодом через плаценту. Частота дыхания во время беременности не изменяется, остается 16-18 раз в минуту, слегка увеличиваясь к концу беременности. Поэтому при появлении одышки или других нарушений дыхания беременная обязательно должна обратиться к врачу.
Почки во время беременности функционируют с большим напряжением, так как они выводят из организма продукты обмена самой беременной и ее растущего плода. Количество выделяемой мочи колеблется в зависимости от объема выпитой жидкости. Здоровая беременная женщина выделяет в сутки в среднем 1200— 1600 мл мочи, при этом 950-1200 мл мочи выделяется в дневное время и остальная порция — ночью. Под влиянием гормона прогестерона тонус мочевого пузыря снижается, он становится более вытянутым и вялым, что часто приводит к застою мочи, чему способствует также придавливание мочевого пузыря головкой плода. Эти условия облегчают занос инфекции в мочевые пути, что нередко отмечается у беременных. Помимо этого, матка во время беременности, слегка поворачиваясь вправо, затрудняет отток мочи из правой почки, и здесь чаще всего повышается гидронефроз, т. е. скопление жидкости в лоханке почки в большем объеме, чем нужно. При появлении в анализах мочи лейкоцитов более 10— 12 в поле зрения можно думать об инфекции в мочевыводящих путях, тогда рекомендуется произвести посев мочи на микробиологическую флору. В этих случаях требуется дополнительно медицинское обследование мочевых путей и при необходимости — лечение.
У многих женщин в первые 3 мес. беременности наблюдаются изменения в органах пищеварения: появляется тошнота и нередко рвота по утрам, изменяются вкусовые ощущения, появляется тяготение к необычным веществам (глина, мел). Как правило, эти явления проходят к 3-4 месяцу беременности, иногда в более поздние сроки. Под влиянием гормонов плаценты снижается тонус кишечника, что часто приводит к запорам. Кишечник отодвигается беременной маткой вверх, желудок также смещается кверху и сдавливается, при этом часть его содержимого может забрасываться в пищевод и вызывать изжогу. В таких случаях рекомендуется прием небольших порций щелочных растворов (питьевая сода, боржоми), прием пищи за 2 ч до сна и положение в кровати с приподнятым головным концом. Печень во время беременности работает также с большей нагрузкой, так как обезвреживает продукты обмена беременной и ее плода. Может наблюдаться сгущение желчи, что нередко вызывает зуд кожи. Появление сильного кожного зуда, а тем более рвоты и болей в животе требует немедленной врачебной помощи.
Во время беременности у женщин расслабляются связки в суставах, особенно подвижными становятся сочленения таза, что облегчает прохождение плода через таз во время родов. Иногда размягчение тазовых сочленений настолько выраженное, что наблюдается небольшое расхождение лонных костей. Тогда у беременной появляются боли в области лона, «утиная» походка. Об этом необходимо сообщить врачу и получить соответствующие рекомендации. Во время беременности молочные железы подготавливаются к предстоящему кормлению. В них увеличивается число молочных железок, жировой ткани, возрастает кровоснабжение. Сами молочные железы увеличиваются в размерах, нагрубают, и уже в начале беременности можно выдавить из них капельки молозива.
Наибольшие изменения во время беременности происходят в половых органах и касаются главным образом матки. Беременная матка постоянно увеличивается в размерах, к концу беременности ее высота достигает 35 см вместо 7-8 см вне беременности, масса возрастает до 1000-1200 г (без плода) вместо 50— 100 г. Объем полости матки к концу беременности увеличивается примерно в 500 раз. Изменение размеров матки происходит за счет увеличения размеров мышечных волокон под влиянием гормонов плаценты. Кровеносные сосуды расширяются, число их возрастает, они как бы оплетают матку. Наблюдаются сокращения матки, которые к концу беременности становятся более активными и ощущаются как «сжатие». Такие нормальные сокращения матки можно рассматривать как тренировочные упражнения ее перед предстоящей работой в родах.
Положение матки меняется в соответствии с ее ростом. К концу 3 мес. беременности она выходит за пределы таза и ближе к родам достигает подреберья. Матка удерживается в правильном положении связками, которые утолщаются и растягиваются во время беременности. Боли, возникающие по сторонам живота, особенно во время изменения положения тела, зачастую вызваны натягиванием связок. Кровоснабжение наружных половых органов усиливается, и здесь могут появиться варикизно расширенные вены. За счет затруднения оттока крови на ногах также могут появляться варикозные вены, что требует проведения определенных мероприятий.
Рост плода и физиологические изменения в организме беременной влияют на ее массу тела. У здоровой женщины к концу беременности масса тела увеличивается в среднем на 12 кг с колебаниями от 10 до 14 кг. Обычно в первую половину беременности она увеличивается на 4 кг, во вторую половину — в 2 раза больше. Еженедельная прибавка массы тела до 20 нед. равна примерно 300+30 г, с 21 до 30 нед. — 330 40 г и после 30 нед. до родов — 340+30 г. У женщин с дефицитом массы тела до беременности еженедельные прибавки массы могут быть еще больше. К беременности адаптируются не только физические функции организма, но и психология женщины. На отношение женщины к беременности и родам оказывают влияние различные факторы, в том числе социальные, морально-этические, экономические и др. Это отношение зависит и от особенностей личности самой беременной. Как правило, у женщин при беременности изменяется эмоциональное состояние. Если в первой половине беременности большинство женщин беспокоят забота и тревога о собственном здоровье, то во второй половине, особенно после шевеления плода, все мысли и заботы направлены на благополучие плода, который начинает восприниматься как отдельно существующее лицо. Будущая мать часто обращается к нему с ласковыми словами, она фантазирует, наделяя ребенка индивидуальными особенностями. Наряду с этим у женщины появляется чувство утраты своих прошлых привязанностей и привычек в угоду предстоящему материнству, возникают сомнения относительно потери привлекательности, изменений во взаимоотношениях с мужем.
Преодоление этих опасений и страхов зачастую осуществляется путем демонстрации регрессивного поведения (т. е. возвращение к детскому поведению). Цель такого поведения — бессознательное желание беременной найти в окружающих защиту и преодолеть боязнь. Прежде всего, близкие родственники должны предоставить надежную опору для психологического комфорта беременной. При чрезмерно тревожном отношении к беременности надо обратиться за советом к врачу.
Таким образом, физические и психические изменения в организме беременной являются приспособительными и необходимыми для удовлетворения потребностей растущего плода.
Прегравидарная подготовка (ПП)
Это комплекс профилактических мероприятий, способствующих уменьшению рисков при реализации репродуктивной функции конкретной супружеской пары. Подготовка к беременности необходима обоим будущим родителям, поскольку и мужчина, и женщина в равной мере обеспечивают эмбрион генетическим материалом и совместно несут ответственность за здоровье ребёнка. Главная задача подготовки к беременности выявить различные заболевания будущих родителей. Рациональная своевременная прегравидарная подготовка снижает вероятность рождения детей с врождёнными пороками развития, риск осложнений беременности, родов и послеродового периода, обеспечивает снижение уровня материнской и перинатальной смертности. Прегравидарное консультирование в минимальном объёме следует проводить всем супружеским парам, как минимум за 3 месяца до планируемого зачатия.
Что включает в себя прегравидарная подготовка?
* Медицинское обследование: Включает в себя полное обследование обоих будущих родителей, анализ крови, УЗИ и другие диагностические процедуры для выявления существующих проблем со здоровьем.
Для женщины
Сбор анамнеза:
- Гинекологический осмотр
- Консультация терапевта
Лабораторные и инструментальные исследования:
- Клинический анализ крови
- Определение группы крови и резус фактора
- Исследование крови на ВИЧ, вирусные гепатиты Ви С, сифилис
- Определение уровня антител к вирусу краснухи
- Определение уровня тиреотропного гормона (ТТГ) для оценки функции щитовидной железы
- Общий анализ мочи
- УЗИ органов малого таза
- ЭКГ
Прием микроэлементов:
- Фолиевая кислота
- Йодид калия
Здоровый образ жизни:
- Регулярные физические нагрузки
- Соблюдение режима сна и бодрствования
- Уменьшение стрессовых и раздражающих факторов
- Отказ от курения и алкоголя
- Полноценное сбалансированное питание
ВАЖНО! Женжинам старше 35лет перед планированием беременности рекомендована консультация генетика. При наличии экстрагенитальных заболеваний, которые находятся вне компетенции акушера-гинеколога, необходима консультация соответствующего специалиста.
Для мужчины
- Исключение вредных факторов
- Тобакокурение и употребление алкоголя снижают подвижность сперматозоидов и ухудшают качество половых клеток
- Воздействие химических веществ.
- Прием стероидов, а также некоторых лекарственных препаратов, которые в свою очередь оказывают негативное влияние на уровень гормона тестостерона
- Перегрев области паха: сауна, подогрев сидений в автомобиле, тесное синтетическое белье
- Консультация уролога
* Коррекция образа жизни: Оптимизация питания, отказ от вредных привычек, регулярные физические нагрузки.
* Прием витаминов и минералов: Важно убедиться, что ваш организм получает все необходимые витамины и минералы для здоровой беременности.
* Психологическая подготовка: Это возможность проработать важные аспекты отношений в паре, понять психологические изменения, которые происходят во время беременности, и подготовиться к роли родителей.
Общероссийская общественная организация поддержки президентских инициатив в области здоровьесбережения нации «Общее дело» (информационная поддержка)
Москва, Волгоградский проспект, д. 135, корп. 3
8 (495) 722-53-29 8 (903) 722-53-29
Благотворительный фонд «Волонтеры в помощь детям сиротам», программа «Профилактика социального сиротства»
Москва, ул. 2-я Брестская, д.39/4
https//otkazniki.ru
8 (495) 78-915-78
Автономная некоммерческая благотворительная организация «Центр помощи беременным женщинам и матерям с детьми, находящимся в трудной жизненной ситуации «Дом для мамы» (г. Москва)
Москва, ул. Николоямская, д.52, стр.2, Москва, ул. Станиславского, д. 22, стр. 1
https://domdliamamy.ru/
8 (965) 262-98-78
Информация об аборте
Аборт является небезопасной процедурой и сопряжен с риском различных осложнений!
Медицинский аборт может выполняться медикаментозным или хирургическим методом. При хирургическом вмешательстве непосредственно во время операции возможны следующие осложнения: осложнения анестезиологического пособия, травма и прободение матки с возможным ранением внутренних органов и кровеносных сосудов, кровотечение, что может потребовать расширения объёма операции вплоть до чревосечения и удаления матки и др. К осложнениям в послеоперационном периоде относятся: скопление крови и остатки плодного яйца в полости матки, острый и/или подострый воспалительный процесс матки и/или придатков матки, вплоть до перитонита, что потребует повторного оперативного вмешательства, не исключающего удаление матки и др. При выполнении аборта медикаментозным методом также наблюдаются осложнения, такие как остатки плодного яйца, прогрессирующая беременность, кровотечение, при развитии которых необходимо завершить аборт хирургическим путём.
При выполнении медикаментозного аборта до 12 недель Вам будут назначены лекарственные средства, которые надо будет принимать с точностью, указанной Вам лечащим врачом. Данные лекарственные средства вызывают гибель плода, а затем его изгнание из полости матки. После приема препаратов Вы останетесь под наблюдением в течение 1,5-4 часов.
Перед выполнением хирургического аборта (вакуум-аспирация плодного яйца) до 12 недель Вам будет выполнено обезболивание. Продолжительность Вашего наблюдения в условиях стационара будет определена лечащим врачом с учетом Вашего состояния и составит не менее 3-4 часов.
В случае изменения решения о проведении аборта при приеме первых таблеток в случае медикаментозного аборта Вы должны немедленно обратиться к врачу, который выполнит УЗИ, и в случае наличия сердцебиения у плода назначит лечение, направленное на сохранение беременности. При этом Вы должны знать, что таблетки могут оказать негативное воздействие на здоровье будущего ребенка, поэтому перед принятием решения об искусственном прерывании беременности Вы должны быть твердо уверены в правильности и окончательности этого решения.
Еще до выполнения медицинского аборта Вам будут даны рекомендации по контрацепции, которая назначается сразу после выполнения аборта (гормональная контрацепция или введение внутриматочного контрацептива). Вы должны использовать контрацепцию с целью профилактики абортов до планирования деторождения.
По всем вопросам контрацепции женщины могут обращаться к врачам-гинекологам женской консультации ГКБ им. С.С. Юдина Источник: Клинические рекомендации «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)» – Утверждены Минздравом РФ https://roag-portal.ru/recommendations_obstetrics , https://cr.minzdrav.gov.ru/schema/785_1
Отдалёнными последствиями и осложнениями аборта являются: бесплодие, хронические воспалительные процессы матки и/или придатков матки, аденомиоз, нарушение функции яичников, внематочная беременность, невынашивание беременности, различные осложнения при вынашивании последующей беременности и в родах: преждевременные роды, нарушение родовой деятельности, кровотечение в родах и (или) послеродовом периоде. Доказана связь аборта с развитием сердечно-сосудистых заболеваний, рака молочной железы нервно-психических расстройств.
Половым партнерам важно знать: аборт является серьезным ударом по здоровью женщины, а также способствует развитию серьезных последствий, вплоть до появления злокачественных новообразований, неизлечимого бесплодия и даже нарушений в психике. Поэтому для профилактики абортов рекомендуется использование надежной контрацепции в паре, благо сегодня выбор подобных средств достаточно обширен. Контрацепция – это способ сохранения репродуктивного здоровья женщины и возможность осознанного планирования беременности.
По всем вопросам контрацепции женщины могут обращаться к врачам-гинекологам женской консультации ГКБ им. С.С. Юдина Источник: Клинические рекомендации «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)» – Утверждены Минздравом РФ https://roag-portal.ru/recommendations_obstetrics , https://cr.minzdrav.gov.ru/schema/785_1
Форма информированного добровольного согласия на проведение искусственного прерывания беременности по желанию женщины.
Аборт является небезопасной процедурой и сопряжен с риском различных осложнений!
Медицинский аборт может выполняться медикаментозным или хирургическим методом.
При хирургическом вмешательстве непосредственно во время операции возможны следующие осложнения:
- осложнения анестезиологического пособия;
- травма и прободение матки с возможным ранением внутренних органов и кровеносных сосудов;
- кровотечение, что может потребовать расширения объема операции вплоть до чревосечения и удаления матки и др.
К осложнениям в послеоперационном периоде относятся:
- скопление крови и остатки плодного яйца в полости матки;
- острый и/или подострый воспалительный процесс матки и/или придатков матки, вплоть до перитонита, что потребует повторного оперативного вмешательства, не исключающего удаление матки и др.
При выполнении аборта медикаментозным методом также наблюдаются осложнения, такие как:
- остатки плодного яйца;
- прогрессирующая беременность;
- кровотечение.
При развитии данных осложнений необходимо будет завершить аборт хирургическим путем.
Отдаленными последствиями и осложнениями аборта являются:
- бесплодие;
- хронические воспалительные процессы матки и/или придатков матки;
- аденомиоз;
- нарушение функции яичников;
- внематочная беременность;
- невынашивание беременности;
- различные осложнения при вынашивании последующей беременности и в родах: преждевременные роды, нарушение родовой деятельности, кровотечение в родах и (или) послеродовом периоде;
- доказана связь аборта с развитием сердечно-сосудистых заболеваний, рака молочной железы, нервно-психических расстройств.
Форма информированного добровольного согласия на проведение искусственного прерывания беременности по желанию женщины.
Источник: Клинические рекомендации «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)» – Утверждены Минздравом РФ https://roag-portal.ru/recommendations_obstetrics , https://cr.minzdrav.gov.ru/schema/785_1
На основании приказа Минздрава России от 07.04.2016г №216н «Об утверждении формы информированного добровольного согласия на проведение искусственного прерывания беременности по желанию женщины» проводится обязательное ультразвуковое исследование органов малого таза с демонстрацией изображения и сердцебиения эмбриона плода (при наличии сердцебиения) при сроке беременности 6недель. Отсутствие сердцебиения эмбриона плода считается признаком смерти, однако необходимо помнить, что у очень малого по размерам эмбриона (˂ 4мм) сокращения сердца могут не выявляться, поэтому УЗИ необходимо будет повторно провести спустя несколько (2-3) дней, чтобы подтвердить первое впечатление. Значение длины эмбриона 5мм является пороговой величиной, выявленной при УЗИ, при которой сердечная активность должна визуализироваться во всех случаях.
Рекомендовано УЗИ матки и придатков (до 96 недель беременности) или УЗИ плода (после 100 недель беременности) перед медицинским абортом с целью диагностики беременности, ее локализации, определения соответствия плодного яйца/эмбриона/плода сроку беременности, наличия сердцебиения эмбриона/плода с демонстрацией пациентке его изображения и сердцебиения (при наличии), наличия и состояния (при его наличии) рубца на матке, расположения хориона/плаценты (предлежания плаценты, прикрепления в области рубца при его наличии).
Рекомендована регистрация электрокардиограммы (ЭКГ) перед хирургическим абортом на любом сроке беременности и медикаментозным абортом на сроке ≥120 недель беременности с целью исключения сердечно-сосудистых заболеваний.
Рекомендовано УЗИ матки и придатков трансвагинальное (при невозможности – трансабдоминальне или трансректальное) после медицинского аборта по показаниям (при клинической картине неполного аборта или подозрении на сочетание с внематочной беременностью) с целью подтверждения факта полного прерывания беременности.
Обычно оценка жалоб производится при повторном визите пациентки через 10-15 дней после медицинского аборта. Диагноз продолжающейся беременности устанавливается на основании наличия плодного яйца и/или сердцебиения эмбриона/плода. Оценка эндометрия (М-эхо более 15 мм, наличие эхо-позитивных и эхо-негативных включений) при отсутствии клинических признаков неполного аборта (кровотечения, требующего хирургического вмешательства, и/или признаков инфекции) имеет ограниченное значение и не является основанием для выбора хирургической тактики.
Если аборт проводится до 12 недель без наличия медицинских или социальных показаний (по Вашему настоянию), то его можно выполнить не ранее соблюдения «недели тишины»: 48 часов с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 4-6 недель или при сроке беременности 10-11 недель, но не позднее окончания 12-й недели беременности, и не ранее 7 дней с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 7 – 9 недель беременности.
Перед принятием окончательного решения о проведении аборта Вы должны обязательно быть проконсультированы психологом/психотерапевтом или другим специалистом, к которому Вас направит лечащий врач для доабортного консультирования. Также Вам будет выполнено ультразвуковое исследование (УЗИ), в ходе которого Вы услышите сердцебиение плода. Вы не должны прибегать к аборту, если точно не уверены, что хотите прервать беременность, или у Вас нет медицинских показаний для этого.
Источник: Клинические рекомендации «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)» – Утверждены Минздравом РФ https://roag-portal.ru/recommendations_obstetrics , https://cr.minzdrav.gov.ru/schema/785_1
Форма информированного добровольного согласия на проведение искусственного прерывания беременности по желанию женщины.
Незапланированная беременность ставит женщину в сложное жизненное положение, является причиной стресса, затрудняя осознанный и правильный выбор. В таких случаях необходима помощь специалиста-психолога.
В женских консультациях ГКБ им. С.С. Юдина специалистами-психологами оказывается квалифицированная психологическая помощь женщинам, оказавшимся в ситуации репродуктивного выбора. Данная мера направлена на профилактику абортов, сохранение здоровья женщин и сохранение жизни с момента её зачатия.
Наши специалисты-психологи владеют всеми необходимыми психологическими техниками консультирования, позволяющими уменьшить «работу горя» и работать напрямую с личностными установками женщин. Все психологи, участвующие в проведении доабортного консультирования в женских консультациях ГКБ им. С.С. Юдина имеют многолетний опыт работы.
Если Вы оказались в ситуации репродуктивного выбора, Вы можете выбрать удобную для Вас женскую консультацию, позвонить в регистратуру и записаться на приём к специалисту-психологу.
При отсутствии кабинета медико-социальной помощи (Центра медико-социальной поддержки беременных женщин, оказавшихся в трудной жизненной ситуации) консультирование проводит медицинский работник с высшим или средним медицинским образованием, прошедший повышение квалификации по психологическому доабортному консультированию.
Оказание медицинской помощи при искусственном прерывании беременности проводится на основе ИДС по форме, утвержденной приказом Министерства здравоохранения Российской Федерации от 7 апреля 2016 г. N 216н "Об утверждении формы информированного добровольного согласия на проведение искусственного прерывания беременности по желанию женщины" (зарегистрирован Министерством юстиции Российской Федерации 4 мая 2016 г., регистрационный N 42006).
Искусственное прерывание беременности у несовершеннолетних младше 15 лет, а также несовершеннолетних больных наркоманией младше 16 лет, проводится на основе ИДС одного из родителей или иного законного представителя.
- Телефон «горячей линии» поддержки беременных женщин: 8-800-4000-492
- Православная религиозная организация Отдел по церковной благотворительности и социальному служению РПЦ (Московского патриархата)
Адрес: Россия, г. Москва, ул. Николоямская, д.52, стр.2
E-mail: otdelmp@gmail.com
Телефон: +7 499 921 02 57
Сайт: http://www.diaconia.ru/ - Благотворительный фонд «Волонтеры в помощь детям-сиротам» Вневедомственная организация
Адрес: 123056, Москва, 2-я Брестская улица, 39с3
Телефон: 8 495 789 15 78
E-mail: info@otkazniki.ru
Сайт: http://www.otkazniki.ru/ - Офис программы профилактики социального сиротства и укрепления семьи «Детская деревня SOS Томилино» в Некрасовке.
Вневедомственная организация.
Адрес: Московская область, г. о. Люберцы, р. п. Томилино, Потехина, д.1 Д
Телефон:+7 (495) 718-99-18
Телефон:+7 (499) 125-76-22
E-mail: ddsos-tomilino@sos-dd.org
Сайт: https://sos-dd.ru/where/msk/ - Частное учреждение социального обслуживания «Детская деревня — SOS Томилино» Вневедомственная организация
Адрес: Московская область, г. о. Люберцы, р. п. Томилино, Потехина, д.1 Д
Метро: Некрасовка
Телефон: +7 (495) 718-99-18
Телефон: +7 (499) 125-76-22
E-mail: //e.mail.ru/compose/?mailto=mailto%3addsos%2dtomilino@sos%2ddd.org">ddsos-tomilino@sos-dd.org
Сайт: https://sos-dd.ru/where/msk/ - Телефон «горячей линии» поддержки беременных женщин «СТОП-аборт» 8-800-4000-492
- Бесплатный социальный телефон общероссийской круглосуточной кризисной линии помощи 8-800-100-48-77 позвонив по которому, можно получить профессиональную психологическую и юридическую помощь, консультацию врача, а также предоставляется информация о региональных приютах, организациях и центрах защиты материнства (более 700 пунктов помощи по РФ), оказывающих продовольственную и гуманитарную помощь кризисным беременным женщинам и семьям, находящимся в тяжелой жизненной ситуации.