Хирургическое лечение ожирения и метаболических нарушений
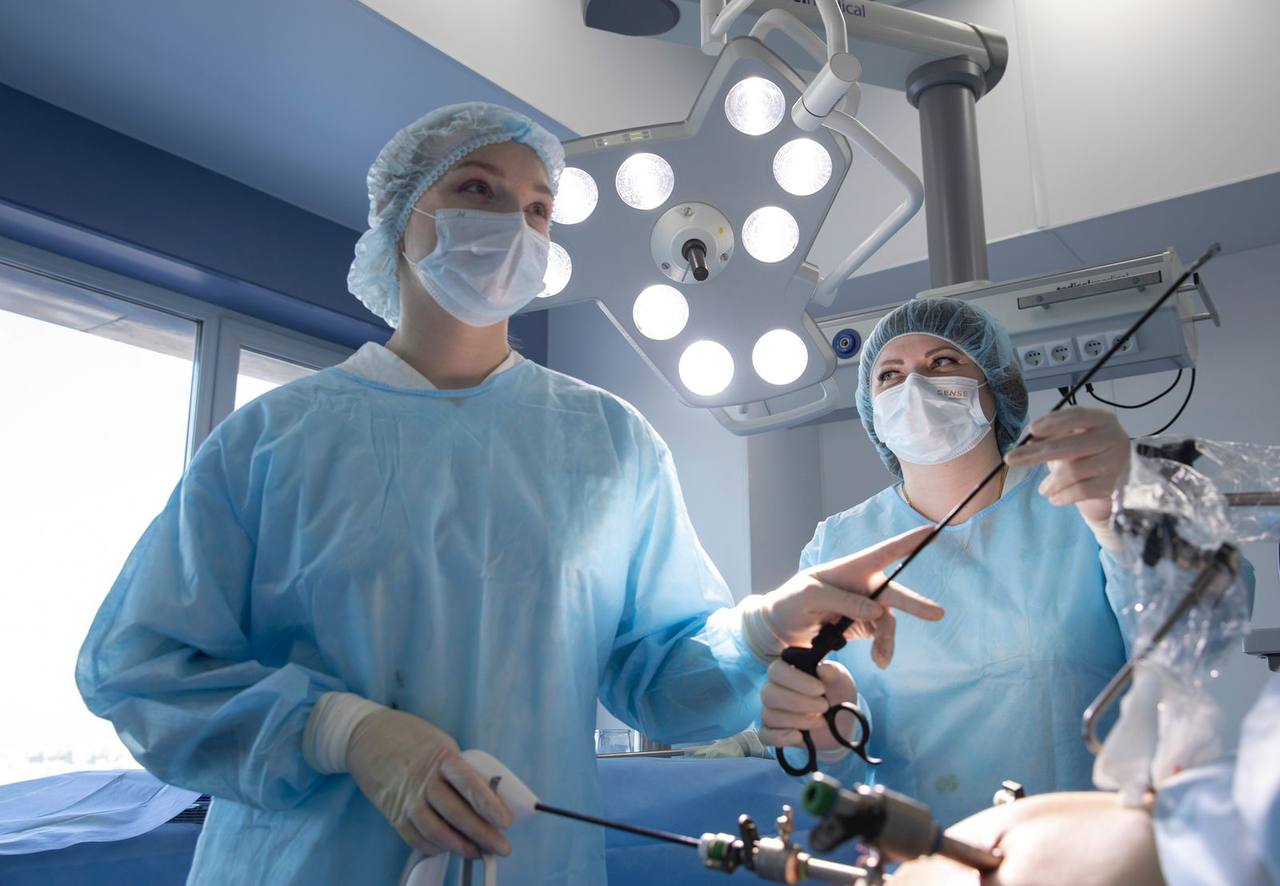
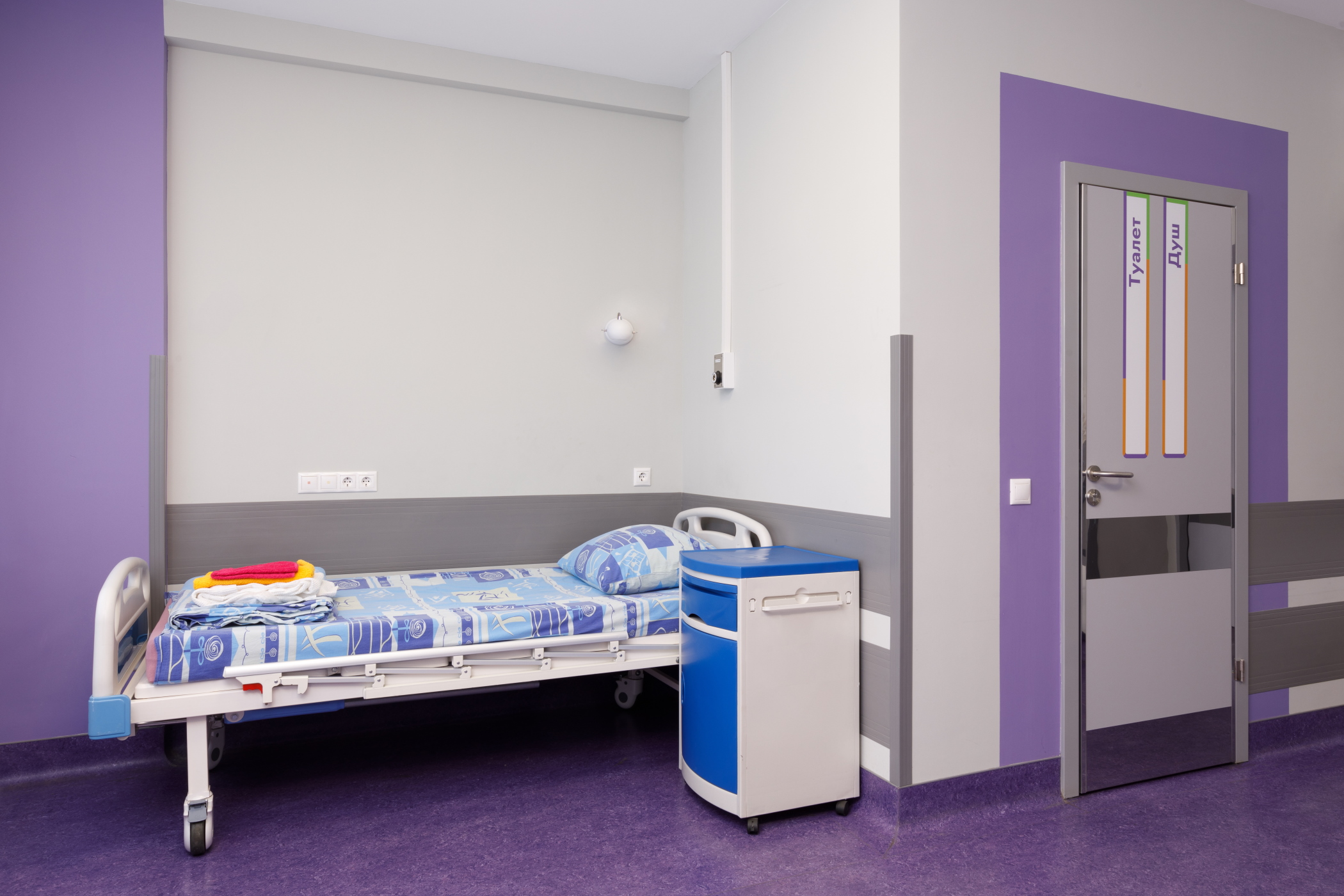
Эффективное лечение ожирения в ГКБ им. С. С. Юдина включает в себя консультацию бариатрического хирурга, хирургическое вмешательство, круглосуточные чаты пациентов с участием врачей, консультации психолога и диетолога. В хирургическом отделении №2 работают опытные специалисты, оказывающие высокотехнологичную помощь пациентам с морбидным ожирением. Для диагностики и лечения используется медицинское оборудование экспертного класса. Операционные оснащены видеоэндоскопическими стойками с мониторами, позволяющими хирургу в режиме реального времени и высоком разрешении видеть операционное поле и контролировать каждое движение инструментов. Пребывание в комфортабельных палатах отделения содействует настрою на выздоровление. Палаты оборудованы кроватями с дистанционным регулированием положения, имеют отдельные помещения для личной гигиены. Индивидуальный набор одежды и операционного белья позволит вам не беспокоиться о бытовых составляющих пребывания в хирургическом отделении №2.
Для записи на бесплатную консультацию вы можете воспользоваться удобной формой онлайн записи или по телефонам:
Для записи на бесплатную консультацию вы можете воспользоваться удобной формой онлайн записи или по телефонам:
Профильные заболевания
Для лечения ожирения в Москве обращаются к бариатрическим хирургам. Ожирение - хроническое, прогрессирующее заболевание с накоплением избыточной массы жировой ткани. Показания к хирургическому лечению ожирения - у женщин превышение более 20-25% от массы тела, у мужчин – 10-15%.
Ожирение обусловлено множеством факторов, и является как следствием, так и причиной развития хронических заболеваний.
Ожирение - фактор риска развития гипертонической болезни, патологии сердечно-сосудистого аппарата. Ожирение ведет к функциональным и органическим изменениям сердца, центральной нервной системы и почек. Человек на фоне повышенного давления испытывает головные боли, шум в ушах, сердцебиение, одышку, боли в области сердца, и др.
У больных ожирением развивается дислипидемия – патология обмена веществ, обусловленная дисбалансом липидных фракций в крови и постепенным накоплением жиров в организме. Далее развивается или прогрессирует атеросклероз и связанные с ним заболевания (инсульты и инфаркты).
Ожирение часто сопровождает резистентность к инсулину. Инсулинорезистентность – состояние, при котором нарушается способность инсулина стимулировать поступление и утилизацию глюкозы в клетках, а следовательно, реализовывать антилиполитическую активность на уровне тканей – мишеней (скелетных мышц, жировой ткани, печени). Развивается сахарный диабет 2 типа.
Жировой гепатоз (НАЖБП) - неалкогольная жировая болезнь печени развивается на фоне ожирения и представляет собой значительную угрозу для здоровья. Заболевание возникает вследствие избыточного накопления жиров в виде стеатоза в печени лиц, которые практически не употребляют алкоголь. НАЖБП среди больных ожирением составляет 75%. При морбидном ожирении количество больных с НАЖБП увеличивается до 90%. В 25% случаев развивается неалкогольный стеатогепатит, приводящий в 2-3% случаев к циррозу печени.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) развивается, в т.ч. и на фоне ожирения. При этом заболевании воспаление стенок нижнего отдела пищевода возникает как результат регулярного рефлюкса (обратного движения) желудочного или дуоденального содержимого в пищевод. При ГЭРБ больные испытывают такие неприятные ощущения, как изжога, отрыжка с кислым или горьковатым привкусом, боль и затруднение проглатывания пищи, диспепсия, боли за грудиной. Симптомы усиливаются после приема пищи и физических нагрузок.
Также лечение ожирения предотвратит развитие таких заболеваний, как желчнокаменная болезнь, апноэ сна, артроз, половая дисфункция или поможет от них избавиться. Хирургические методы лечения ожирения способствуют решению и психологических вопросов.
Виды бариатрических операций
Большинство операций с целью хирургического лечения ожирения проводится лапароскопическим методом, т.е. через проколы передней брюшной стенки. Это позволяет быстро восстановиться после операции и через несколько дней покинуть стационар. Отделение анестезиологии и реанимации обеспечивает проведение анестезии высокого уровня и безопасный выход из наркоза.
Установка внутрижелудочного баллона. Процедура заключается в эндоскопической установке специального баллона, заполняемого жидкостью. Баллон занимает значительный объем желудка, оставляя меньше места для поглощаемой пищи.
Регулируемое бандажирование желудка. Операция выполняется через небольшие проколы в передней брюшной стенке. На верхнюю часть желудка накладывается ограничительная полоса – формируется «маленький» желудочек объемом в 50 мл. Это помогает снизить объем потребления и способствует похудению.
Лапароскопическая продольная резекция желудка. Операция выполняется через небольшие проколы в передней брюшной стенке. Удаляется около 80% желудка – это уменьшает объем потребляемой пищи. Также удаляется т.н. грелин-продуцирующая зона, которая вырабатывает гормон «голода» грелин.
Лапароскопическое мини-гастрошунтирование. Операция выполняется через небольшие проколы в передней брюшной стенке. Производится формирование маленького желудочка 60-80 мл в объеме. Далее производится отключение участка тонкой кишки (1.5-2.5 метра) с формированием ферментной петли. Это способствует уменьшению поступающих в организм калорий и похудению.
Лапароскопическое желудочное шунтирование по РУ. Операция выполняется через небольшие проколы в передней брюшной стенке. Производится формирование маленького желудочка 30-40 мл в объеме. Далее отключается участок тонкой кишки (1.5 метра) с формированием алиментарной (пищевой) и общей петли. Всасывание пищи идет только на уровне общей петли – это уменьшает количество калорий, поступающих в организм и, следовательно, способствует похудению.
Лапароскопическое билиопанкреатическое шунтирование. Операция выполняется через небольшие проколы в передней брюшной стенке. Выполняется продольная резекция желудка и отключается значительная часть тонкой кишки (длина общей петли составит 150-200 см.). Масса тела быстро снижается за счет снижения объемов потребляемой пищи и уменьшения калорий.
Выбор оптимальной операции зависит от некоторых факторов:
- От какого процента избыточной массы тела вы хотите избавиться;
- Вашего возраста, пола, исходной массы тела, сопутствующих заболеваний и образа жизни;
- Ваших ожиданий от жизни после операции и др.
Как подготовиться к операции?
Для долгосрочной потери массы тела и улучшения здоровья после операции начните жить так, как планируете жить после операции:
- принимайте пищу для здоровья, а не только для вкуса и удовольствия;
- добавьте в свой рацион больше белка;
- ешьте медленно, следите за размером порций;
- начните принимать мультивитамины;
- не пейте во время приема пищи;
- откажитесь от алкоголя, ограничьте употребление кофе;
- введите в расписание дня дозированную физическую нагрузку;
- Если курите, расстаньтесь с этой привычкой.
Подготовьте необходимый пакет исследований:
- клинический анализ крови развернутый - 14 дней;
- общий анализ мочи - 14 дней;
- биохимический анализ крови - 14 дней;
- липидограмма - 14 дней;
- гликированный гемоглобин, инсулин, с-пептид;
- коагулограмма - 14 дней;
- HBs-Ag, HCV-IgG, форма 50, Микрореакция с кардиолипиновым антигеном (скрининговый тест на сифилис) - 1 месяц;
- Д-димеры (анализ крови) - 14 дней;
- ЭКГ - 14 дней;
- Rg органов грудной клетки – 12 месяцев;
- УЗИ органов брюшной полости - 1 месяц;
- УЗДГ вен нижних конечностей - 1 месяц;
- ФГДС - 1 месяц;
- консультация терапевта, после прохождения всего комплекса обследования (с записью о том, что у вас нет противопоказаний к плановому
- оперативному лечению) – 14 дней;
- консультация бариатрического хирурга – 14 дней.
Накануне операции:
- не ешьте после 18.00, не пейте после 22.00
Проявите заботу о себе после операции
- освободите себя от трудовой деятельности на период от 2 до 4 недель после операции;
- договоритесь с близкими, чтобы они встретили вас при выписки из больницы;
- желательно, чтобы первую неделю после операции кто-то был с вами, чтобы иметь возможность помочь;
- заранее подготовьте продукты питания и витамины, которые вы будете употреблять после операции.
Послереабилитационный период
Пациенты Центра после проведенной операции патронируются диетологом.
- полная реабилитация через 1-6 недель;
- потеря от 25% до 90% избыточного веса;
- регресс многих заболеваний, связанных с ожирением или значительное улучшение их течения;
- изменение в режиме питания и тренировок;
- изменение в лучшую сторону в отношениях с другими людьми, в том числе родственниками;
- возможны вопросы, которые потребуют решения – провисание кожи, стабилизация пищеварения.
Средние временные диапазоны, зависящие от типа оперативного вмешательства:
- 3 дня-6 недель до полного восстановления;
- нахождение в стационаре – от 1 до 5 дней;
- возвращение к работе – от 4 дней до 3 недель;
- болевой синдром – от легкого до управляемого лекарственными препаратами;
- режим питания – от прозрачных жидкостей к твердым продуктам;
- активность – ходьба без ограничений, физическая нагрузка – ограничения в течение 2 месяцев.
Степени ожирения
Ожирение – хроническое, прогрессирующее заболевание, характеризующееся накоплением избыточной массы жировой ткани, превышающей у мужчин 10-15%, а у женщин – более 20-25% от массы тела. Это многофакторное, пожизненное, в отдельных случаях – генетически обусловленное и опасное для жизни заболевание. Ожирение - сложная патология, чье наличие влечет для его обладателя целый ряд не только медицинских, но и физических, психосоциальных и экономических вопросов, требующих решения для сохранения качества жизни.
Ожирение делится на степени (по объему жировой ткани) и на типы (в зависимости от причин). Степень ожирения связывают с индексом массы тела. Расчет индекса массы тела осуществляется по формуле ИМТ = вес (кг)/рост2 (м). Вес в килограммах делим на рост в метрах (например, на 1,72, если рост 172 см) и еще раз разделить на рост. Итоговое число — это ИМТ. Если ИМТ:
- 30-34,9: ожирение 1 степени;
- 35-39,9: ожирение 2 степени;
- более 40: ожирение 3 степени (морбидное, от латинского morbis — смерть).
Ожирение 1 степени. ИМТ 30-34,5 - ожирение 1 степени. Здоровье не беспокоит - настораживающие симптомы отсутствуют, а показатели исследований в норме. Но организм уже страдает, его хорошую работу поддерживают компенсаторные механизмы, которые истощаются. Ученые говорят о 3-5 годах жизни, которые теряют люди с ожирением первой степени. Это, в основном, связано с развитием сердечно-сосудистых заболеваний. У женщин наблюдается абдоминальный тип ожирения – в области живота и внутренних органов или гиноидный тип – жир на бедрах или ягодицах.
Ожирение 2 степени. ИМТ 35-39,9 - ожирение 2 степени. Уже есть трудности в обычной жизни. Присутствуют утомляемость, одышка, храп. Возможна манифестация заболеваний, например, суставов. Появляется и не уходит высокое артериальное давление, показатели сахара и холестерина не радуют. Существует риск развития сахарного диабета. Жизнь в среднем сокращается на срок до 8 лет.
Ожирение 3 степени. ИМТ больше 40 - ожирение 3 степени. Человек нуждается в посторонней помощи. Его дыхание затруднено, речи о физической активности не идет. Он страдает от ограничений, но мало что может – движение дается с трудом. Врачи диагностируют сахарный диабет. Жизнь может сократиться на 10 лет, в сравнении с первоначальным потенциалом организма.
Первичное и вторичное ожирение. Первичное ожирение – у 95% полных людей, причина их патологии – алиментарно-конституциональная (связь образа жизни и предрасположенности организма). Вторичное ожирение – наблюдается у больных эндокринологического профиля, у которых ожирение – одно из проявлений заболевания.
Существует несколько различных способов, с помощью которых ставится диагноз «ожирение». Размышляя, насколько ваше тело далеко от здорового, не стоит погружаться в математические подсчеты. Сонливость, малоподвижность, наличие одышки и повышенное АД – это самые очевидные, но не единственные последствия ожирения. Лишние килограммы ведут к диабету второго типа и онкологическим заболеваниям и трудностям в репродуктивной сфере. Идет большая нагрузка на ноги, изнашивается хрящевая ткань, разрушаются суставы. Тяжелый храп и остановки дыхания во сне нарушают его качество. Увеличивается вероятность заболевания почек и желчного пузыря. Страдающего лишним весом человека преследуют сердечно-сосудистые заболевания. Сходит на нет общение с друзьями, теряется связь с близкими… Благодаря нормализации веса здоровье и вкус к жизни возвращаются! И, какой бы путь лечения ожирения вы ни выбрали, мы желаем вам четко следовать намеченной цели и результат Вас обязательно будет радовать еще много лет!